Fatigue mentale : pourquoi votre corps souffre quand votre cerveau est épuisé
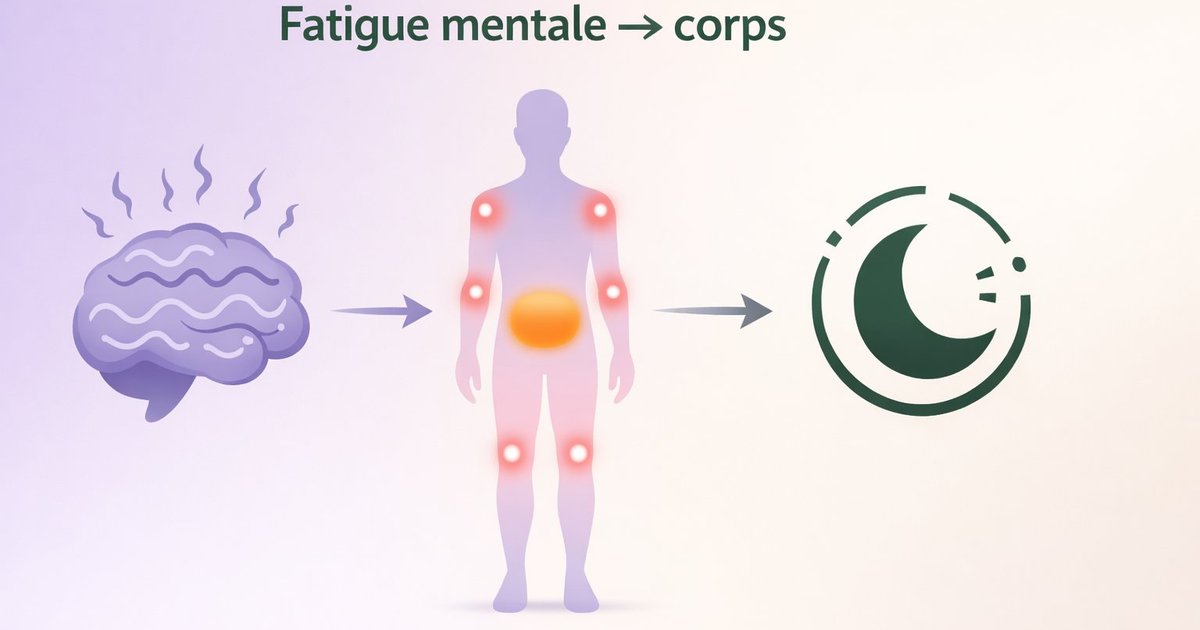
Vous êtes épuisée mentalement depuis des semaines. Et pourtant ce qui vous fait le plus souffrir, c'est votre dos, votre ventre, vos articulations. Votre médecin ne trouve rien. Vous non plus. Ce n'est pas dans votre tête — mais ce n'est pas une coïncidence. Chez de nombreuses personnes, la fatigue mentale chronique peut contribuer à activer un axe biologique précis — l'axe HPA — qui répercute la surcharge cognitive sur plusieurs systèmes de l'organisme. Voici le mécanisme, et ce qu'il peut expliquer.
📖 Termes de référence
- Fatigue mentale = Mental fatigue / Cognitive fatigue (EN)
- Axe corticosurrénalien = HPA axis — Hypothalamic-Pituitary-Adrenal (EN)
- Cortisol = Cortisol — glucocorticoïde principal du stress
- Charge allostatique = Allostatic load (EN)
- Inflammation de bas grade = Low-grade inflammation (EN)
Ce que la médecine classique rate
Une partie de la médecine a longtemps eu tendance à dissocier les symptômes psychiques et physiques. Or, sur le plan physiologique, ces dimensions interagissent en permanence — et cette interaction a des conséquences très concrètes pour les personnes qui consultent avec des symptômes corporels diffus et inexpliqués.
Le scénario est classique : douleurs articulaires depuis 3 mois, bilan rhumatologique normal. Troubles digestifs chroniques, coloscopie normale. Poussées d'eczéma récurrentes, pas de cause allergique identifiée. Le médecin dit "tout va bien sur les examens". La personne repart sans explication.
Quel est votre niveau de charge mentale depuis 6 mois ? Cette question peut éclairer une partie du tableau clinique — et orienter vers des pistes souvent négligées.
L'axe HPA : le lien biologique cerveau–corps
L'axe HPA (hypothalamus → hypophyse → glandes surrénales) est le système de réponse au stress de l'organisme. Lorsque le cerveau perçoit une menace — physique ou cognitive — il active cet axe en cascade :
- L'hypothalamus sécrète la CRH (corticotropin-releasing hormone)
- L'hypophyse libère l'ACTH
- Les glandes surrénales produisent le cortisol
Le cortisol est l'hormone clé : il mobilise les ressources énergétiques, module l'inflammation, régule le système immunitaire. À court terme, c'est adaptatif. Lorsqu'il reste élevé de façon chronique, il peut devenir délétère pour plusieurs systèmes biologiques.
Schéma simplifié de l'axe HPA — de la perception du stress aux effets tissulaires chroniques
En 1998, Bruce McEwen (Université Rockefeller) a introduit le concept d'allostatic load — la charge allostatique : l'usure physiologique accumulée par l'activation chronique des systèmes de stress. Son article fondateur dans le New England Journal of Medicine a établi que les systèmes activés par le stress protègent à court terme, mais peuvent contribuer à une usure physiologique mesurable lorsqu'ils restent sollicités de façon chronique ou répétée.[1]
La charge allostatique : quand le stress chronique use les tissus
Axe immunitaire : lorsque la réponse au stress reste activée de façon prolongée, elle peut s'accompagner de modifications de la régulation immunitaire. Chez certaines personnes, la sensibilité des récepteurs au cortisol peut diminuer (résistance glucocorticoïde — insensibilité progressive des récepteurs au cortisol), et des cytokines pro-inflammatoires — IL-6, TNF-α (molécules inflammatoires) — peuvent être libérées avec moins de régulation. Cela peut favoriser un terrain inflammatoire de bas grade — trop discret pour une CRP standard, mais susceptible de contribuer à la fatigue, aux douleurs ou à certaines hypersensibilités, sans que ce profil soit constant ni spécifique.[2]
Axe nerveux autonome : la suractivation du sympathique (mode "combat-fuite") au détriment du parasympathique perturbe la régulation vasculaire, digestive et cardiaque.
Axe métabolique : le cortisol chronique augmente la résistance à l'insuline, modifie le métabolisme lipidique et perturbe le cycle veille-sommeil.
Ces mécanismes sont documentés mais restent variables selon les individus — leur expression dépend du contexte clinique, de la durée de la surcharge et du terrain biologique de chaque personne.
Les 5 symptômes corporels les plus fréquents
Ces manifestations ne sont ni spécifiques ni exclusives à la fatigue mentale, mais elles reviennent fréquemment dans les contextes de surcharge chronique. Un bilan médical reste indispensable pour écarter toute cause organique sous-jacente.
🦴 1. Douleurs articulaires et raideurs musculaires
Le stress chronique et certains profils inflammatoires peuvent s'accompagner d'une augmentation de la sensibilité à la douleur chez certaines personnes. La fatigue mentale prolongée peut également être associée à un abaissement du seuil nociceptif. Manifestation possible : douleurs diffuses sans cause rhumatologique identifiée, raideurs matinales, tableau pouvant évoquer une fibromyalgie.
🫁 2. Troubles digestifs
L'axe HPA et le système nerveux autonome participent à la régulation de la motricité intestinale et de la perméabilité muqueuse. Un stress cognitif chronique peut s'accompagner d'une diminution du tonus vagal et d'une moindre régulation parasympathique, avec des répercussions digestives possibles. Manifestations pouvant survenir : inconfort ou douleurs abdominales fonctionnelles, transit perturbé, syndrome de l'intestin irritable aggravé en période de surcharge.
🧴 3. Poussées cutanées
La peau est richement innervée et contient des mastocytes sensibles aux neuropeptides libérés lors du stress (substance P, CRH). Des perturbations de la barrière cutanée et des réponses inflammatoires locales amplifiées ont été associées au stress chronique. Manifestations pouvant survenir : eczéma aggravé en période de surcharge, psoriasis, urticaire fonctionnelle, peau réactive.
😮💨 4. Décompensation de pathologies préexistantes
Le stress chronique peut contribuer à déstabiliser certaines pathologies en équilibre précaire — l'asthme (dont l'inflammation des voies aériennes est sensible aux cytokines), le diabète (résistance à l'insuline favorisée par le cortisol), ou certaines maladies auto-immunes. Ces décompensations surviennent parfois sans facteur déclenchant évident identifié, ce qui rend le lien avec la surcharge cognitive difficile à percevoir sans recul.
😴 5. Dérèglement du sommeil et fatigue paradoxale
Le cortisol suit normalement un rythme circadien (pic matinal, déclin nocturne). En cas de dysrégulation HPA, ce rythme peut se perturber — avec un aplatissement du profil diurne et une élévation vespérale, comme documenté dans certaines études sur le Covid long et les conditions de stress chronique.[5] Cela peut se traduire par une fatigue paradoxale : épuisée en soirée mais incapable de s'endormir, ou dormant longtemps sans récupérer.
Le stress chronique et certains états inflammatoires peuvent, dans certains contextes, influencer la réponse aux médicaments via plusieurs mécanismes physiologiques — dont des modifications potentielles de l'expression d'enzymes hépatiques impliquées dans le métabolisme des médicaments (famille CYP, dont CYP3A4) et des altérations de la sensibilité des récepteurs glucocorticoïdes.
En pratique, cela peut contribuer à une variabilité interindividuelle accrue, sans que cela soit systématique ni facilement prédictible. C'est une piste d'explication partielle pour certaines personnes qui répondent différemment que prévu à des traitements habituels en période d'épuisement chronique.
⚠️ Toute modification inhabituelle de réponse à un médicament en période de surcharge chronique mérite d'être signalée à votre médecin ou votre Docteur en pharmacie.
Ce point est particulièrement pertinent dans les contextes de fatigue chronique et de Covid long, où la réponse aux traitements peut devenir imprévisible — et où une pharmacovigilance active fait partie d'un suivi adapté.
Covid long et fibromyalgie : pourquoi c'est amplifié
Covid long
Dans le Covid long, plusieurs travaux suggèrent l'implication conjointe de mécanismes neuro-immunitaires, endocriniens et autonomes. Leur poids relatif varie probablement selon les personnes, ce qui rend les tableaux cliniques très hétérogènes.
Sur le plan neuroendocrinien spécifiquement, des données suggèrent une perturbation de l'axe HPA : des taux de cortisol bas ont été associés au Covid long dans plusieurs analyses, et une étude prospective conduite dans une clinique dédiée a mis en évidence un aplatissement du rythme diurne du cortisol salivaire, avec élévation vespérale — un profil cohérent avec une désynchronisation circadienne de l'axe HPA.[4][5]
La charge allostatique dans le Covid long peut ainsi être double : d'une part la charge biologique de la maladie chronique (inflammation résiduelle, persistance antigénique possible), d'autre part la charge cognitive et émotionnelle liée à l'incertitude diagnostique et à la perte de fonctions — les deux pouvant s'entretenir mutuellement.
Fibromyalgie
Des anomalies de régulation du stress, de la douleur et du système nerveux autonome ont été décrites chez certaines personnes atteintes de fibromyalgie, avec notamment des profils de cortisol atypiques et une réponse ACTH parfois hyperactive au stress.[6] La fatigue mentale chronique, en sollicitant de façon répétée un axe HPA déjà dysrégulé, peut contribuer à amplifier la symptomatologie douloureuse — sans que ce lien soit établi de façon causale directe.
Identifier si vos symptômes corporels sont corrélés à votre charge cognitive demande régularité. Boussole vous permet de suivre énergie, confort physique, clarté mentale et sommeil sur 30 jours — pour voir les patterns que vous ne verriez pas autrement.
Ce que vous pouvez observer et documenter
La corrélation temporelle est le premier indice clinique : les symptômes corporels s'aggravent-ils systématiquement lors des périodes de surcharge cognitive ? Cette observation sur 4 à 8 semaines est une donnée précieuse à partager avec votre professionnel de santé.
4 indicateurs à suivre :
- Énergie : corrélation avec la charge cognitive de la veille ?
- Confort physique : douleurs aggravées en fin de semaine chargée ?
- Clarté mentale : précède-t-elle ou suit-elle les symptômes corporels ?
- Sommeil : les nuits agitées précèdent-elles les poussées ?
Quand consulter
Ces symptômes méritent une évaluation médicale si :
- Ils sont intenses, prolongés (> 3 semaines) ou s'aggravent progressivement
- Ils s'accompagnent de fièvre, perte de poids inexpliquée, signes inflammatoires objectifs
- Ils ne répondent à aucune mesure de réduction du stress ou d'hygiène de vie
- Vous suspectez une pathologie sous-jacente (thyroïde, auto-immunité, Covid long)
Un médecin généraliste peut orienter vers un bilan adapté. Apporter un journal de symptômes corrélé aux périodes de surcharge facilite la démarche.
Questions fréquentes
La fatigue mentale peut-elle vraiment provoquer de vraies douleurs physiques ?
Oui, une fatigue mentale chronique prolongée peut s'accompagner de modifications biologiques réelles dans les systèmes de régulation du stress, de l'inflammation et de la douleur. Ces modifications peuvent contribuer à de vraies douleurs physiques chez certaines personnes — ce n'est pas "dans la tête", mais un mécanisme physiologique documenté, même si son expression varie selon les individus.
Comment distinguer ces symptômes d'une pathologie organique ?
La corrélation temporelle avec les périodes de surcharge cognitive est le premier indicateur. Un bilan médical complet reste indispensable pour écarter une cause organique. Les deux peuvent coexister.
L'axe HPA peut-il se "réparer" après une période de stress chronique ?
Des données suggèrent qu'une amélioration est possible avec une réduction durable de la charge. Le délai varie selon les personnes, le contexte clinique, la qualité du sommeil, les comorbidités et l'intensité de la période de surcharge. Il n'existe pas de délai standardisé — certaines personnes récupèrent en quelques semaines, d'autres sur plusieurs mois.
La fatigue mentale aggrave-t-elle le Covid long ?
Plusieurs travaux suggèrent que le Covid long peut s'accompagner d'une charge allostatique accrue — biologique et cognitive. La fatigue mentale chronique pourrait, chez certaines personnes, contribuer à amplifier ces mécanismes. L'interaction est probablement bidirectionnelle, mais son poids varie selon les individus et les tableaux cliniques.
🧭 Documenter vos symptômes, c'est déjà agir
4 indicateurs. 2 minutes par jour. 30 jours de données pour voir votre trajectoire — et la partager avec votre professionnel de santé.
Essayer Boussole gratuitement →Sources
- McEwen BS. Protective and damaging effects of stress mediators. N Engl J Med. 1998;338(3):171-9. PMID 9428819 — PubMed
- Papadopoulos AS, Cleare AJ. Hypothalamic-pituitary-adrenal axis dysfunction in chronic fatigue syndrome. Nat Rev Endocrinol. 2012;8(1):22-32. PMID 21946893 — PubMed
- Tanriverdi F et al. The hypothalamo-pituitary-adrenal axis in chronic fatigue syndrome and fibromyalgia syndrome. Stress. 2007;10(1):13-25. PMID 17454963 — PubMed
- Yavropoulou MP et al. Protracted stress-induced hypocortisolemia may account for the clinical and immune manifestations of Long COVID. Clin Immunol. 2022;245:109133. PMID 36182048 — PubMed
- Camici M et al. Salivary cortisol in long COVID: a marker of broader stress system and circadian rhythm dysregulation. Front Cell Infect Microbiol. 2026;15:1690698. PMID 41568000 — PubMed
- Demitrack MA, Crofford LJ. Evidence for and pathophysiologic implications of hypothalamic-pituitary-adrenal axis dysregulation in fibromyalgia and chronic fatigue syndrome. Ann N Y Acad Sci. 1998;840:684-97. PMID 9629295 — PubMed
- Tomas C, Newton J, Watson S. A review of hypothalamic-pituitary-adrenal axis function in chronic fatigue syndrome. ISRN Neurosci. 2013;2013:784520. PMID 24959566 — PubMed