Symptômes du Covid long : ce que votre corps vous dit, zone par zone
Fatigue inexpliquée, cœur qui s'emballe, brouillard mental, douleurs diffuses... Ces signaux ont un nom. Comprendre ce que vit votre corps est la première étape pour mieux en parler à votre professionnel de santé.
Une méta-analyse de 13 millions de personnes estime qu'environ 1 personne sur 4 développe des symptômes persistants après une infection au Covid.
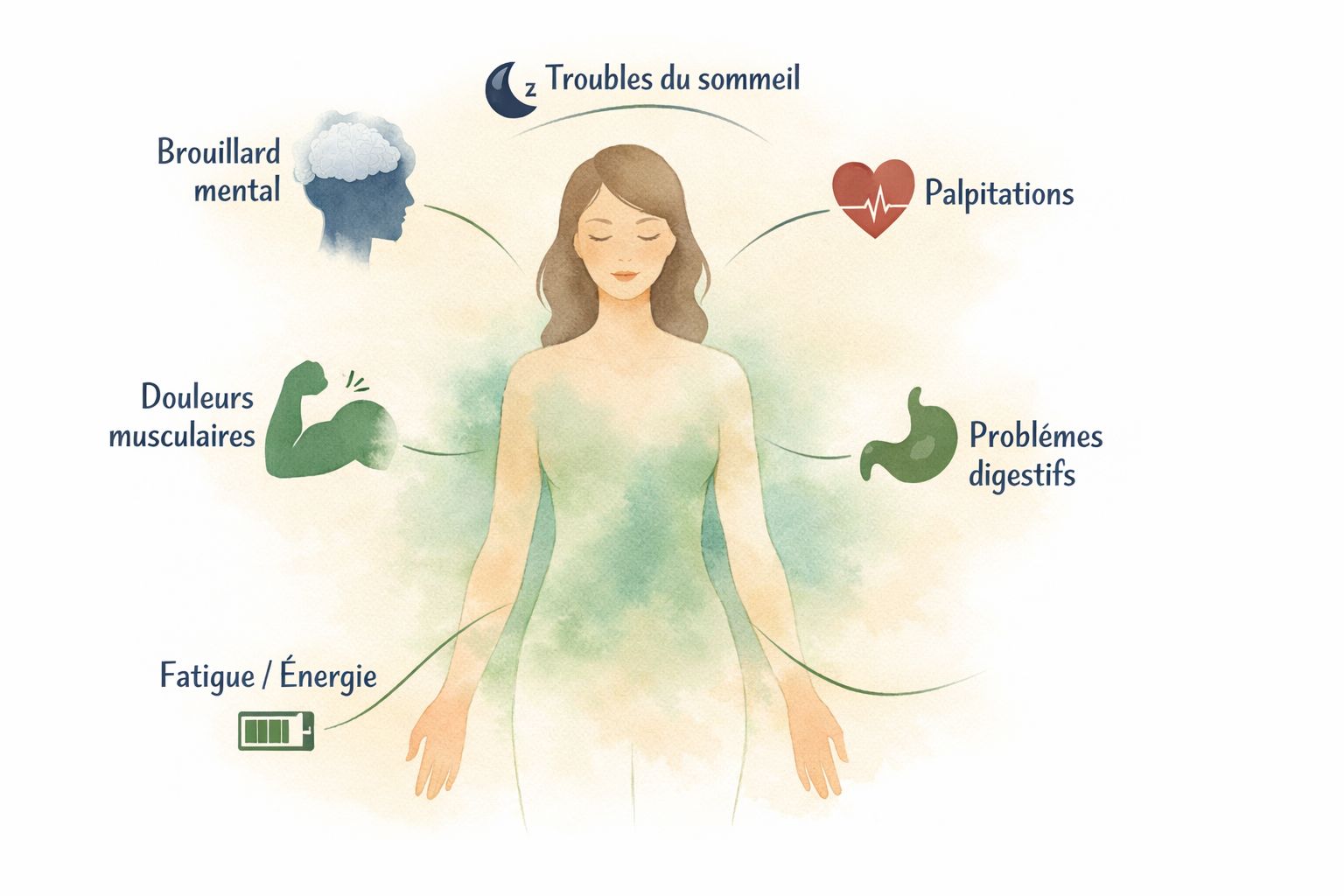
Le Covid long peut toucher le cerveau, le cœur, l'intestin, les muscles et la peau — parfois plusieurs zones en même temps.
Les analyses courantes ne voient pas les perturbations du système nerveux autonome ni certaines inflammations tissulaires. Un bilan normal ne ferme pas la question.
Nommer ses symptômes et les noter jour par jour permet d'en parler plus efficacement lors d'une consultation.
📖 Termes de référence
- Covid long (PCC) = Post COVID Condition (EN) — symptômes persistant ≥ 4 semaines après l'infection
- Malaise post-effort (MPE) = Post-exertional malaise (PEM) — aggravation des symptômes après un effort, même léger
- Dysautonomie = Dysautonomia (EN) — dérèglement du système nerveux autonome qui régule cœur, tension, digestion
- POTS = Postural Orthostatic Tachycardia Syndrome — accélération anormale du cœur en position debout
- Système nerveux autonome (SNA) = Autonomic Nervous System (ANS) — partie du système nerveux qui contrôle les fonctions automatiques du corps

Qu'est-ce que le Covid long ?
L'Organisation mondiale de la santé définit le Covid long comme des symptômes qui apparaissent ou persistent au moins 4 semaines après l'infection par le SARS-CoV-2, sans autre explication. Ces symptômes peuvent fluctuer dans le temps, disparaître puis revenir. Ils peuvent toucher plusieurs parties du corps simultanément.[1]
Point important : une forme initiale légère — sans hospitalisation, parfois sans test positif — peut tout à fait laisser des séquelles persistantes. Ce n'est pas une question de gravité de l'infection initiale.
Ces chiffres viennent d'une méta-analyse regroupant plus de 13 millions de personnes.[1] Ils donnent un ordre de grandeur : le Covid long est fréquent, pas exceptionnel. Des millions de personnes en France sont potentiellement concernées.
Quand votre bilan sanguin revient normal, ça ne veut pas dire qu'il ne se passe rien. Les examens courants — prise de sang, bilan thyroïdien, radiographie — ne voient pas les perturbations du système nerveux autonome, ni certaines inflammations qui restent confinées dans les tissus. Un bilan normal avec des symptômes persistants, c'est une raison d'approfondir, pas de clore.
Chronologie d'apparition des symptômes persistants — d'après la définition OMS (2021)
Votre corps, zone par zone — cliquez pour explorer
Chaque zone du corps peut être touchée différemment. Cliquez sur une zone pour voir les symptômes les plus fréquents et ce qu'ils signifient. La zone Fatigue est ouverte par défaut — c'est la plus souvent rapportée.
Les symptômes les plus fréquents
Parmi toutes les personnes avec Covid long, certains symptômes reviennent très souvent. La fatigue profonde est le plus fréquent, suivie du brouillard mental — ces deux symptômes touchent une majorité des personnes concernées.[2]
Fréquence approximative des principaux symptômes — ces pourcentages varient selon les études et les définitions utilisées
Les troubles du sommeil, l'anxiété et la dépression sont aussi très présents.[4] Ce ne sont pas des causes — ce sont des conséquences de vivre avec une maladie chronique peu reconnue.
« C'est dans votre tête » — la phrase qui fait mal
Beaucoup de personnes avec Covid long entendent cette phrase. Elle est doublement inexacte : les symptômes sont réels, et même quand l'anxiété ou la dépression sont présentes, elles ne sont pas la cause — elles sont une réponse normale à une situation très difficile.
Des recherches portant sur des millions de personnes montrent que la dépression et l'anxiété sont plus fréquentes dans le Covid long.[4] Mais la direction est claire : c'est la maladie chronique qui génère la détresse, pas l'inverse.
Le Covid long ressemble aussi à d'autres syndromes longtemps méconnus — comme le syndrome de fatigue chronique (EM/SFC) ou le POTS (tachycardie posturale). Ces pathologies existaient avant. Le Covid long leur a simplement donné plus de visibilité dans la communauté scientifique.[5]
Que faire avec ces informations ?
Ces informations ne remplacent pas un avis médical. Mais elles peuvent vous aider à nommer ce que vous vivez et à le formuler plus clairement lors de votre prochaine consultation.
- Notez vos symptômes jour par jour — leur intensité, ce qui les aggrave
- Repérez si vous êtes plus mal le lendemain d'un effort (c'est le malaise post-effort)
- Apportez une liste claire en consultation : "Depuis X semaines, je ressens..."
- Mentionnez votre infection Covid, même ancienne, même légère, même sans test
Ce qui est établi : Le Covid long est réel, fréquent, et touche de nombreux systèmes du corps. Les données sur la prévalence (méta-analyses de millions de personnes), la dysautonomie (POTS documenté dans 2 à 14 % des cas) et l'impact sur le sommeil et la santé mentale reposent sur des études solides, revues par des pairs.
Ce qui reste incertain : Les mécanismes précis varient d'une personne à l'autre (virus persistant, dérèglement immunitaire, troubles de la coagulation, dysautonomie...). La durée exacte d'évolution et les facteurs qui prédisent la guérison ne sont pas encore bien établis. Les chiffres de fréquence varient selon les études en fonction des définitions utilisées — les ordres de grandeur présentés ici sont des estimations, pas des certitudes absolues.
Questions fréquentes
Combien de temps dure le Covid long ?
Le Covid long peut-il apparaître après une forme légère ?
Pourquoi mon bilan sanguin est normal si j'ai le Covid long ?
Le POTS (cœur qui s'emballe debout), c'est courant dans le Covid long ?
Application gratuite, privée, sans publicité. Votre journal de santé reste sur votre appareil — aucune donnée envoyée sans votre accord.
Essayer Boussole gratuitementSources
- Luo D, et al. (2023). Prevalence and risk factors for persistent symptoms after COVID-19: a systematic review and meta-analysis (n = 13 368 074). Clin Microbiol Infect, 30(3), 328–335. doi.org/10.1016/j.cmi.2023.10.016
- Chen C, et al. (2022). Global Prevalence of Post-COVID-19 Condition or Long COVID: A Meta-Analysis and Systematic Review (50 études). J Infect Dis, 226(9), 1593–1607. doi.org/10.1093/infdis/jiac136
- Sk Abd Razak R, et al. (2024). Post-COVID syndrome prevalence: a systematic review and meta-analysis (48 études). BMC Public Health, 24(1), 1785. doi.org/10.1186/s12889-024-19264-5
- Seighali N, et al. (2024). Depression, anxiety, and sleep disorder in post-COVID-19 syndrome: systematic review and meta-analysis (143 études, 7,7M+ participants). BMC Psychiatry, 24(1), 105. doi.org/10.1186/s12888-023-05481-6
- Ormiston CK, et al. (2022). Postural orthostatic tachycardia syndrome as a sequela of COVID-19. Heart Rhythm, 19(11), 1880–1889. doi.org/10.1016/j.hrthm.2022.07.014
- Sherif ZA, et al. (2023). Pathogenic mechanisms of post-acute sequelae of SARS-CoV-2 infection (PASC). eLife, 12. doi.org/10.7554/eLife.86002
- Chadda KR, et al. (2022). Long COVID-19 and Postural Orthostatic Tachycardia Syndrome — Is Dysautonomia to Be Blamed? Front Cardiovasc Med, 9, 860198. doi.org/10.3389/fcvm.2022.860198