MCAS : identifier son profil dominant via le bilan biologique
Vous suspectez un syndrome d'activation mastocytaire, mais votre tryptase est normale. On vous a dit que le bilan était négatif. Pourtant, vos symptômes persistent : flush, crampes abdominales, tachycardie, brouillard mental. La tryptase ne représente qu'un seul médiateur parmi ceux que le mastocyte peut libérer, et un bilan négatif sur ce seul marqueur ne suffit pas à écarter un MCAS.
Vous avez un MCAS suspecté ou confirmé, ou un Covid long avec symptômes d'activation mastocytaire, et vous voulez comprendre quels marqueurs biologiques demander pour orienter le choix du bon stabilisateur.
Tryptase (dégranulation), N-méthylhistamine (histamine), PGD2 urinaire (voie COX), LTE4 urinaire (voie lipoxygénase).
5 à 8 % de la population a une tryptase constitutivement élevée (alpha-tryptasémie héréditaire) sans MCAS réel.
Profil histamine, profil COX-dominant, profil leucotriène ou profil mixte : chaque profil a son stabilisateur de première ligne.
Interniste, allergologue, immunologiste clinique. Laboratoires spécialisés en France pour PGD2 et LTE4 urinaires.
📖 Glossaire bilingue
- MCAS (Mast Cell Activation Syndrome) — syndrome d'activation mastocytaire : libération excessive de médiateurs par les mastocytes sans prolifération clonale
- Tryptase (tryptase) — protéase spécifique du mastocyte, dosée dans le sérum comme marqueur de dégranulation
- Delta-tryptase — écart entre tryptase en crise et tryptase basale ; critère consensuel : aigu > (1,2 × basale) + 2 ng/mL
- HAT (Hereditary Alpha-Tryptasemia) — alpha-tryptasémie héréditaire : copies surnuméraires de TPSAB1, tryptase constitutivement élevée
- N-méthylhistamine (N-methylhistamine, NMH) — métabolite urinaire stable de l'histamine, dosé sur 24 heures
- PGD2 (prostaglandin D2) — prostaglandine D2, médiateur lipidique produit par la voie COX du mastocyte
- 9α,11β-PGF2 / BPG (11β-prostaglandin F2α) — métabolite urinaire stable de la PGD2, biomarqueur le plus sensible selon Butterfield 2019
- LTE4 (leukotriene E4) — métabolite terminal de la voie lipoxygénase, dosé dans les urines
- COX (cyclooxygenase) — enzyme produisant prostaglandines et thromboxanes à partir de l'acide arachidonique
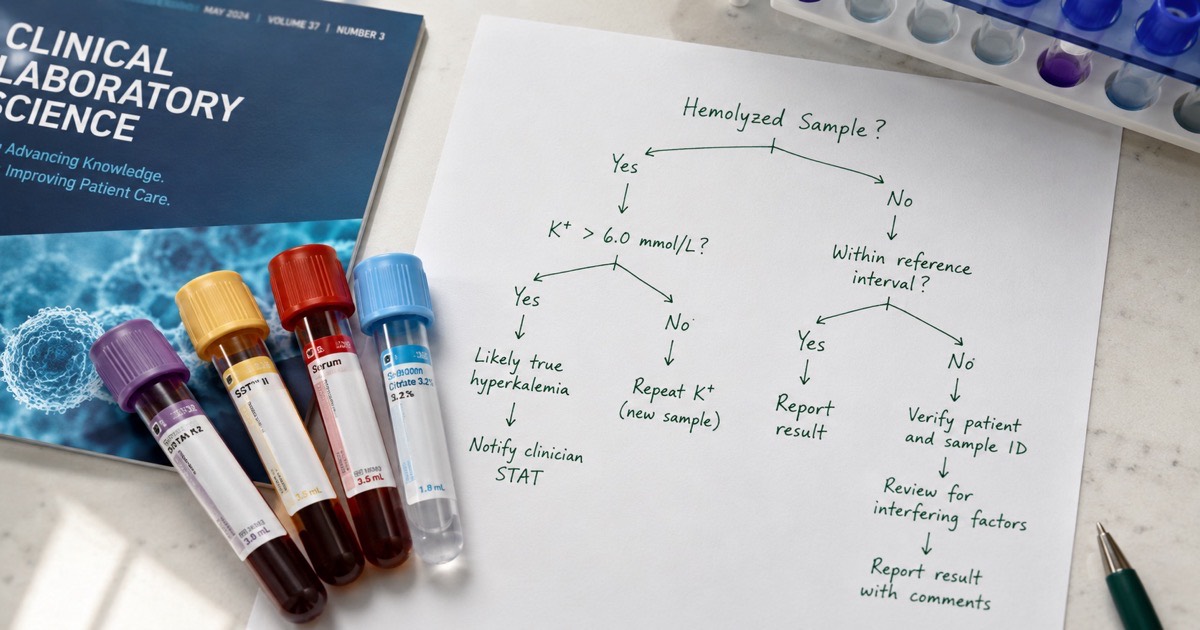
Tryptase sérique basale et delta-tryptase : le premier marqueur, mais pas le seul
🟢 Consensus international — Valent et al. 2019La tryptase est le marqueur le plus connu du mastocyte. Mais une tryptase normale n'exclut pas un MCAS : seuls 15 à 20 % des patients MCAS ont une tryptase élevée en dehors d'une crise. L'élément vraiment informatif est la delta-tryptase : la différence entre un dosage en crise et votre tryptase de base.
Voir le détail ↓La tryptase est une protéase quasi-spécifique du mastocyte. En pratique clinique, on dose la tryptase sérique basale : un prélèvement réalisé en dehors de toute crise, sur tube sec, sans contrainte pré-analytique particulière. La valeur normale est inférieure à 11,4 ng/mL[1].
Cependant, une tryptase basale normale est la règle et non l'exception dans le MCAS. Contrairement à la mastocytose systémique (où la tryptase basale est souvent supérieure à 20 ng/mL), le MCAS se caractérise par des épisodes d'activation transitoire. C'est pourquoi le consensus international retient un critère dynamique : la delta-tryptase[2].
Tryptase en crise > (1,2 × tryptase basale) + 2 ng/mL
Exemple : si votre tryptase basale est de 5 ng/mL, un dosage en crise supérieur à 8 ng/mL (5 × 1,2 + 2) est considéré comme significatif, même si la valeur reste dans les limites du laboratoire[3].
En pratique, cela implique que vous disposiez d'un dosage de référence réalisé en période calme (tryptase basale) et d'un dosage prélevé dans les 1 à 4 heures suivant un épisode aigu. Le prélèvement en crise est le principal obstacle : les symptômes sont souvent imprévisibles, et peu de patients arrivent à un laboratoire dans ce délai[4].
Le piège HAT : quand la tryptase est élevée sans MCAS
🟠 Données émergentes — Lyons 2016, Giannetti/Hamilton/Castells 20215 à 8 % des personnes ont une tryptase naturellement élevée à cause d'un gène en trop (TPSAB1). Cela s'appelle l'alpha-tryptasémie héréditaire (HAT). Ces personnes n'ont pas forcément un MCAS, mais elles peuvent avoir des symptômes similaires : flush, douleurs abdominales, dysautonomie. Une tryptase basale élevée ne signifie donc pas automatiquement un MCAS.
Voir le détail ↓L'alpha-tryptasémie héréditaire (HAT) est une condition génétique identifiée en 2016, due à des copies surnuméraires du gène TPSAB1 sur le chromosome 16p13.3. Chaque copie supplémentaire augmente la tryptase basale d'environ 1 à 2 ng/mL. La prévalence est estimée entre 5 et 8 % de la population générale[5].
Les sujets HAT peuvent présenter un tableau clinique chevauchant le MCAS et le POTS : flush, tachycardie, douleurs abdominales, hypersensibilité médicamenteuse, hyperlaxité articulaire. Mais l'élévation de la tryptase est constitutive (présente en permanence, sans variation avec les crises) et ne reflète pas une dégranulation mastocytaire pathologique[6].
La tryptase basale est élevée en permanence dans le HAT, mais la delta-tryptase est négative (pas d'augmentation significative lors des crises). Si la delta-tryptase est positive, un MCAS peut coexister avec un HAT. Le diagnostic de HAT repose sur le test génétique (digital droplet PCR ou séquençage TPSAB1), disponible dans certains centres de référence[7].
Une revue récente souligne que le HAT est un amplificateur de symptômes plutôt qu'une maladie mastocytaire en soi : les sujets HAT ont un seuil d'activation plus bas, ce qui explique le chevauchement clinique avec le MCAS, la dysautonomie et les syndromes d'hypersensibilité[8].
Si votre tryptase basale est constamment entre 12 et 20 ng/mL mais que vos crises ne montrent pas d'élévation significative au-dessus de ce seuil, la piste HAT mérite d'être explorée avant de conclure à un MCAS. Le test génétique n'est pas remboursé en routine, mais il évite des années d'errance thérapeutique.
N-méthylhistamine urinaire : le vrai marqueur de l'excès d'histamine
🟢 Recommandation consensuelle — Valent et al. 2020L'histamine plasmatique est trop instable pour être fiable en pratique (demi-vie : 1-2 minutes). Le vrai marqueur de l'excès d'histamine est la N-méthylhistamine urinaire des 24 heures (NMH) : c'est le métabolite stable de l'histamine, qui intègre la production sur une journée entière. C'est le marqueur à demander en priorité si vous suspectez un profil histamine-dominant.
Voir le détail ↓L'histamine est le médiateur le plus connu du mastocyte, mais son dosage plasmatique est un cauchemar pré-analytique. Sa demi-vie est de 1 à 2 minutes. Le prélèvement doit être acheminé sur glace, centrifugé à froid en moins de 30 minutes, et traité dans un laboratoire équipé. La moindre erreur de transport invalide le résultat[9].
La N-méthylhistamine (NMH), métabolite principal de l'histamine via la voie HNMT (histamine N-méthyltransférase), s'accumule dans les urines sur 24 heures. Ce recueil intègre les fluctuations de la journée et ne dépend pas d'un timing précis par rapport à une crise. C'est pourquoi le consensus international la préfère au dosage plasmatique[2].
Urines de 24 heures en flacon acidifié (pH < 3, fourni par le laboratoire). Conserver au réfrigérateur pendant le recueil. Éviter les aliments riches en histamine la veille (fromages affinés, charcuterie, poisson fumé, vin, bière) : ils peuvent élever la NMH urinaire même en l'absence d'activation mastocytaire.
Une NMH élevée, en présence de symptômes compatibles et après exclusion d'une origine alimentaire ou médicamenteuse, oriente vers un profil histamine-dominant. C'est le profil le plus fréquent dans le MCAS, et celui qui répond le mieux aux antihistaminiques H1/H2 et au kétotifène[10].
PGD2 urinaire : le profil COX-dominant, souvent post-COVID
🟢 Donnée interventionnelle — Butterfield 2019Certaines personnes ont un MCAS où la tryptase et l'histamine sont normales, mais la voie des prostaglandines est suractivée. Le marqueur clé est le métabolite urinaire de la PGD2 (appelé 9α,11β-PGF2 ou BPG). C'est le biomarqueur le plus sensible du MCAS selon une étude de référence de Butterfield (2019), et le profil COX-dominant est fréquemment observé après un Covid long.
Voir le détail ↓La prostaglandine D2 (PGD2) est le médiateur lipidique le plus abondant libéré par le mastocyte lors de sa dégranulation. Elle est synthétisée par la voie cyclo-oxygénase (COX) à partir de l'acide arachidonique. Son métabolite urinaire stable, le 9α,11β-PGF2 (aussi appelé BPG pour 11-beta prostaglandin F2α), est dosable dans les urines de 24 heures ou sur un spot urinaire rapporté à la créatinine[11].
Dans une cohorte de patients MCAS confirmés, Butterfield et collègues ont établi une hiérarchie de sensibilité des biomarqueurs urinaires : BPG > tryptase > LTE4 > NMH. Le BPG urinaire était le marqueur le plus fréquemment élevé, y compris chez des patients dont la tryptase et l'histamine étaient normales[12].
Un profil COX-dominant (BPG élevé, NMH normale ou peu élevée) suggère que le mastocyte libère préférentiellement des prostaglandines. Ce profil est fréquemment rapporté dans le MCAS post-infectieux (y compris post-COVID), avec des symptômes de flush, céphalées, crampes abdominales et diarrhée[13].
Le stabilisateur de première ligne dans ce profil est le cromoglycate de sodium (stabilisateur membranaire mastocytaire) ou l'aspirine à faible dose (inhibiteur COX), sous surveillance médicale stricte en raison du risque d'intolérance à l'aspirine chez certains patients MCAS.
Le dosage du BPG urinaire n'est pas disponible dans tous les laboratoires de ville. Il est réalisé par des laboratoires spécialisés (voir section Qui prescrit et où doser)[14].
Leucotriène E4 urinaire : le profil lipidique
🟢 Donnée observationnelle — Butterfield 2018, Bochenek 2003Le LTE4 urinaire reflète l'activité de la voie lipoxygénase du mastocyte. Un LTE4 élevé oriente vers un profil leucotriène-dominant, qui répond préférentiellement au montélukast (Singulair). Ce profil est souvent associé à des symptômes respiratoires (bronchospasme, rhinite) et cutanés (urticaire chronique).
Voir le détail ↓Le leucotriène E4 (LTE4) est le métabolite terminal de la voie 5-lipoxygénase. Contrairement aux cystéinyl-leucotriènes actifs (LTC4, LTD4), le LTE4 est stable dans les urines et dosable sur un recueil de 24 heures ou un spot urinaire rapporté à la créatinine[15].
Dans le MCAS, un LTE4 élevé est associé à un profil clinique particulier : bronchospasme, rhinite, urticaire chronique, polypose nasale, et parfois intolérance à l'aspirine (triade de Widal/Samter). Bochenek et collègues ont montré que les patients avec intolérance à l'aspirine et activation mastocytaire avaient des taux urinaires de LTE4 significativement plus élevés[16].
Le stabilisateur de première ligne dans ce profil est le montélukast (Singulair), antagoniste sélectif du récepteur CysLT1. La posologie habituelle est de 10 mg/jour au coucher. Certains patients MCAS nécessitent des doses plus élevées (jusqu'à 20 mg/jour en pratique spécialisée, hors AMM)[10].
Le montélukast a fait l'objet d'un avertissement FDA en 2020 concernant les effets neuropsychiatriques (cauchemars, anxiété, idées suicidaires). Ces effets sont rares mais à connaître. Si vous êtes sous montélukast et que vous développez des troubles du sommeil ou de l'humeur inhabituels, signalez-le immédiatement à votre prescripteur.

Lecture croisée : quel profil dominant, quel stabilisateur
🟢 Synthèse des données — Castells & Butterfield 2019, Molderings 2022Le bilan biologique du MCAS ne se lit pas marqueur par marqueur. C'est la combinaison des résultats qui dessine un profil et oriente vers le stabilisateur de première intention[13][16].
| Biomarqueur | Prélèvement | Contrainte pré-analytique | Sensibilité MCAS |
|---|---|---|---|
| Tryptase sérique basale | Sang veineux, tube sec | Aucune (stable) | Faible (15-20 %) |
| Delta-tryptase | Sang veineux en crise (1-4h) | Timing critique | Bonne (si prélevée à temps) |
| N-méthylhistamine (NMH) | Urines 24h acidifiées | Régime alimentaire la veille | Modérée |
| BPG (9α,11β-PGF2) | Urines 24h ou spot/créatinine | AINS à arrêter 48-72h avant | La plus élevée (Butterfield 2019) |
| LTE4 urinaire | Urines 24h ou spot/créatinine | Arrêt montélukast 5 jours avant | Modérée |
Qui prescrit et où doser en France
🟢 Pratique clinique — recommandations françaisesLe bilan biologique du MCAS relève d'une prescription spécialisée. Les médecins habilités à prescrire et interpréter ces marqueurs sont les internistes, les allergologues et les immunologistes cliniques. Le médecin traitant peut initier la demande, mais l'interprétation des profils nécessite une expertise en activation mastocytaire.
Tryptase et NMH urinaire
Dosables dans la plupart des laboratoires hospitaliers et certains laboratoires de ville (Biomnis/Eurofins, Cerba). La tryptase est remboursée. La NMH urinaire est remboursée en milieu hospitalier, parfois non remboursée en ville.
BPG urinaire (9α,11β-PGF2) et LTE4
Ces dosages spécialisés ne sont pas disponibles en laboratoire de ville standard. Ils sont réalisés par des plateformes de biochimie spécialisée, notamment les CHU disposant d'un service de médecine interne ou d'allergologie avancée. Certains laboratoires privés spécialisés (Cerba, Biomnis) proposent ces dosages sur prescription hospitalière ou de spécialiste.
Demandez à votre spécialiste une ordonnance détaillée mentionnant explicitement les marqueurs souhaités et le contexte clinique (« bilan d'activation mastocytaire »). Certains laboratoires refusent ces dosages sans justification clinique. Si votre spécialiste n'est pas familier avec ces marqueurs, orientez-le vers les recommandations de Valent et al. 2019[1] et Butterfield 2019[12].
Suivez vos symptômes d'activation mastocytaire au quotidien : flush, prurit, crampes, tachycardie, brouillard mental. Identifiez vos déclencheurs et partagez un bilan structuré avec votre spécialiste.
Essayer gratuitementCe qui est établi : les critères diagnostiques du MCAS reposant sur la tryptase, la NMH, le BPG et le LTE4 sont issus de consensus internationaux (Valent 2019, 2020) fondés sur des séries de cas et des études observationnelles. Il n'existe pas d'essai contrôlé randomisé validant un algorithme diagnostique complet du MCAS.
Ce qui reste débattu : la hiérarchie de sensibilité des biomarqueurs (BPG > tryptase > LTE4 > NMH, Butterfield 2019) repose sur une cohorte monocentrique. La transposabilité à d'autres populations, notamment européennes, reste à confirmer. Le rôle du HAT comme facteur confondant dans le diagnostic de MCAS fait l'objet de travaux en cours.
Ce que cet article ne couvre pas : le dosage de la chromogranine A, de l'héparine, et des facteurs de croissance mastocytaires (SCF), qui sont des marqueurs de recherche et ne font pas partie du bilan de routine. Les sous-types de mastocytose systémique (ISM, SSM, ASM) ne sont pas abordés : ce sont des entités distinctes du MCAS.
Le diagnostic biologique du MCAS ne se résume pas à un dosage de tryptase. Quatre biomarqueurs complémentaires — tryptase, N-méthylhistamine, BPG urinaire, LTE4 — dessinent un profil d'activation qui oriente vers le stabilisateur mastocytaire le plus adapté à votre forme de MCAS. Si votre bilan est resté négatif sur la seule tryptase, il est peut-être temps de demander les marqueurs urinaires.
Article mis à jour le 12 mai 2026. Informations à visée éducative, non substituables à un avis médical individualisé.Questions fréquentes
Quels sont les biomarqueurs à doser pour diagnostiquer un MCAS ?
Qu'est-ce que l'alpha-tryptasémie héréditaire (HAT) ?
Pourquoi le dosage de l'histamine plasmatique est-il peu fiable ?
Comment le bilan oriente-t-il vers un stabilisateur plutôt qu'un autre ?
Suivez vos symptômes d'activation mastocytaire et identifiez vos déclencheurs au quotidien.
Découvrir l'app BoussoleSources
- Valent P et al. Proposed Diagnostic Algorithm for Patients with Suspected Mast Cell Activation Syndrome. J Allergy Clin Immunol Pract. 2019. Valent et al., 2019 — PubMed
- Valent P et al. Diagnosis, Classification and Management of Mast Cell Activation Syndromes (MCAS) in the Era of Personalized Medicine. Int J Mol Sci. 2020. Valent et al., 2020 — PubMed
- Baretto RL et al. Validation of the acute serum tryptase formula for the diagnosis of mast cell activation. Clin Exp Allergy. 2017. Baretto et al., 2017 — PubMed
- Valent P, Akin C. Doctor, I Think I Am Suffering from MCAS: Differential Diagnosis and Separating Facts from Fiction. J Allergy Clin Immunol Pract. 2019. Valent & Akin, 2019 — PubMed
- Lyons JJ et al. Elevated basal serum tryptase identifies a multisystem disorder associated with increased TPSAB1 copy number. Nat Genet. 2016. Lyons et al., 2016 — PubMed
- Giannetti MP, Hamilton MJ, Castells M. Hereditary Alpha-Tryptasemia: Practical Guidance and Clinical Relevance. J Allergy Clin Immunol Pract. 2021. Giannetti, Hamilton & Castells, 2021 — PubMed
- Hamilton MJ. Nonclonal Mast Cell Activation Syndrome: A Growing Body of Evidence. Immunol Allergy Clin North Am. 2021. Hamilton, 2021 — PubMed
- Kačar M et al. Hereditary Alpha-Tryptasemia: A Comprehensive Review. Int J Mol Sci. 2023. Kačar et al., 2023 — PubMed
- Voelker J, Pongdee T. Mast Cell Activation Syndrome: A Review of Current Diagnostic Approaches. Curr Allergy Asthma Rep. 2024. Voelker & Pongdee, 2024 — PubMed
- Giannetti MP. Mast Cell Activation Disorders. Med Clin North Am. 2021. Giannetti, 2021 — PubMed
- Butterfield JH. Increased leukotriene E4 excretions in systemic mastocytosis. Prostaglandins Other Lipid Mediat. 2018. Butterfield, 2018 — PubMed
- Butterfield JH. Survey of Mast Cell Mediator Levels from Patients Presenting with Symptoms of Mast Cell Activation. Int Arch Allergy Immunol. 2019. Butterfield, 2019 — PubMed
- Castells M, Butterfield JH. Mast Cell Activation Syndrome and Mastocytosis: Initial Treatment Options and Long-Term Management. J Allergy Clin Immunol Pract. 2019. Castells & Butterfield, 2019 — PubMed
- Vysniauskaite M, Molderings GJ et al. Determination of plasma heparin level improves identification of systemic mast cell activation disease. PLoS One. 2015. Vysniauskaite & Molderings et al., 2015 — PubMed
- Bochenek G et al. Plasma 9α,11β-PGF2, a PGD2 metabolite, as a sensitive marker of mast cell activation by allergen in bronchial asthma. Thorax. 2004. Bochenek et al., 2004 — PubMed
- Zienkiewicz T, Molderings GJ et al. Signs and Symptoms, Diagnosis and Management of Mast Cell Activation Syndrome. Dtsch Med Wochenschr. 2022. Zienkiewicz & Molderings, 2022 — PubMed