Dysbiose buccale et maladies chroniques : Covid long, SFC et fibromyalgie — des profils inflammatoires qui convergent
On connaît le microbiote intestinal. Mais la bouche — deuxième écosystème microbien du corps avec ses 700 espèces — est systématiquement oubliée dans le suivi des maladies chroniques. Or depuis 2021, plusieurs équipes ont documenté quelque chose de frappant : Covid long et syndrome de fatigue chronique (SFC/EM) présentent une même signature buccale perturbée — et la fibromyalgie partage les mêmes voies inflammatoires amplifiées par la parodontite. Ce n'est pas un hasard dentaire.
Vous vivez avec une fibromyalgie, un Covid long, un SFC/EM ou une inflammation chronique inexpliquée — et personne ne vous a jamais parlé de votre bouche dans ce contexte. Ou si votre dentiste vous signale des gencives abîmées sans que vous fassiez le lien avec vos autres symptômes.
⚡ L'essentiel en 4 points
700 espèces dans votre bouche
La bouche est le 2e écosystème microbien du corps. Quand l'équilibre bascule, des bactéries pathogènes produisent des molécules qui déclenchent l'inflammation dans tout le corps.
Covid long ET SFC : même signature
L'étude Haran 2021 (JCI Insight) a trouvé la même dysbiose buccale dans deux maladies distinctes — Covid long et SFC/EM. Un signal qui dépasse largement le Covid.
LPS bactériens → inflammation systémique
Les bactéries pathogènes libèrent des fragments (LPS) qui traversent la barrière gingivale et activent l'inflammation dans tout l'organisme via les cytokines IL-6 et TNF-α.
La parodontite : un amplificateur
Chez quelqu'un avec une inflammation de base déjà élevée, une parodontite non traitée ajoute une charge inflammatoire continue. Marouf 2024 : x2,72 de complications.
📖 Glossaire — termes clés de cet article
- Microbiote buccal — ensemble des 700+ espèces de bactéries, champignons et virus vivant dans la bouche
- Dysbiose — déséquilibre du microbiote : les bactéries pathogènes prennent l'avantage sur les bactéries protectrices
- LPS (lipopolysaccharides) — fragments de paroi bactérienne libérés par les bactéries pathogènes, puissants activateurs de l'inflammation
- Cytokines — molécules de signalisation immunitaire (IL-6, TNF-α, IL-1β) produites en réponse aux LPS — marqueurs de l'inflammation chronique
- Parodontite — infection chronique des gencives et du tissu osseux qui soutient les dents — principale source de bactéries pathogènes buccales
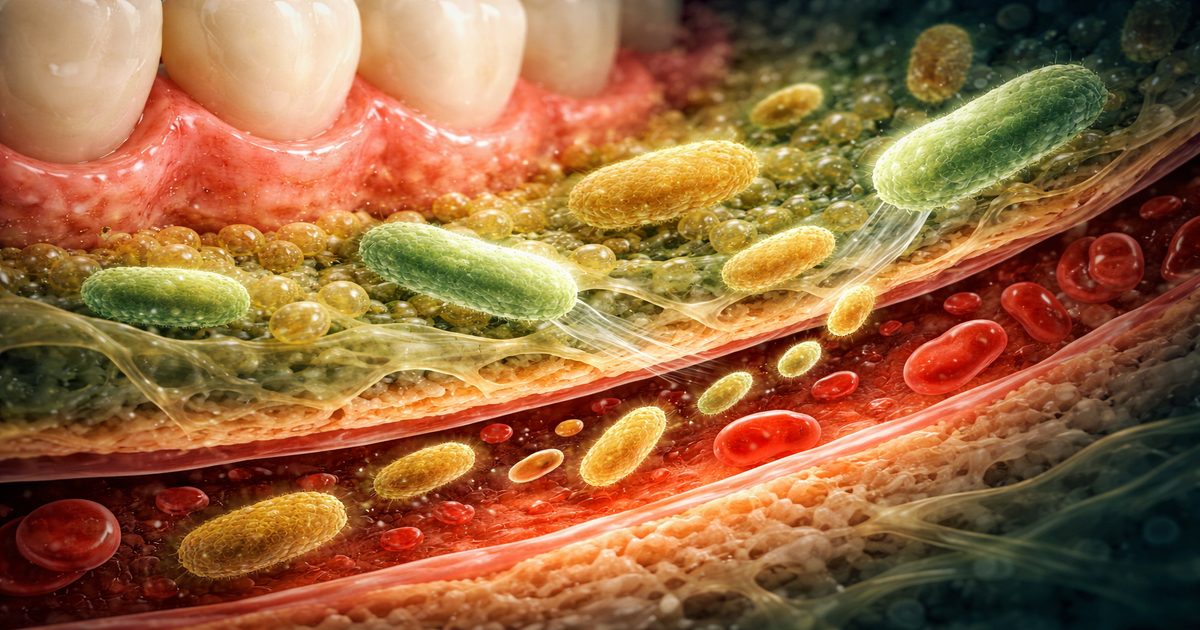
La bouche : un écosystème de 700 espèces
📊 Données descriptives établiesVotre bouche n'est pas stérile. Elle abrite en permanence plus de 700 espèces de bactéries, auxquelles s'ajoutent des champignons, des virus et des archées — un écosystème aussi complexe que celui de l'intestin, même s'il est souvent moins médiatisé. Dans un microbiote buccal sain, les bactéries dites « commensales » dominent : Streptococcus salivarius, Rothia mucilaginosa, Veillonella parvula à des concentrations normales. Elles maintiennent un pH stable, forment une barrière contre les pathogènes et produisent des molécules anti-inflammatoires.
Ce fragile équilibre peut être rompu par de nombreux facteurs : hygiène insuffisante, alimentation riche en sucres rapides, sécheresse buccale (xérostomie), stress chronique, tabac, ou certains médicaments. Quand cet équilibre bascule, on parle de dysbiose buccale.
Du déséquilibre buccal à l'inflammation systémique
🔬 Mécanisme documenté — modèles humains et animauxQuand les bactéries pathogènes prennent le dessus dans la bouche, elles libèrent des fragments de leur paroi cellulaire appelés LPS (lipopolysaccharides). Ces molécules sont de puissants signaux d'alarme pour le système immunitaire. Si la barrière gingivale est intacte, elles restent confinées localement. Mais quand les gencives sont enflammées, saignantes ou poreuses — ce qui est précisément le cas dans la parodontite — les LPS franchissent cette barrière et passent dans la circulation sanguine.
Une fois dans le sang, les LPS se fixent sur les récepteurs TLR4 des macrophages et monocytes circulants. La réponse est immédiate : production de cytokines pro-inflammatoires, en particulier IL-1β, IL-6 et TNF-α. Ce sont exactement les mêmes cytokines dont on retrouve des taux élevés chez les personnes avec fibromyalgie, Covid long ou SFC/EM.
Ce mécanisme est bien documenté dans la parodontite chronique, et il est indépendant de la cause de la dysbiose. Qu'elle soit déclenchée par une infection virale (comme le SARS-CoV-2), par un stress prolongé ou par une alimentation déséquilibrée, la voie finale est la même : LPS → TLR4 → cytokines → inflammation diffuse.
Des profils buccaux qui convergent : Covid long et SFC — et fibromyalgie via la parodontite
🔬 Données observationnelles — Covid long + SFC : 2 études directes · Fibromyalgie : lien indirect via parodontiteLe résultat le plus frappant vient d'une étude publiée en 2021 dans JCI Insight (Haran et al., PMID 34403368). Les chercheurs ont comparé le microbiote buccal de trois groupes : personnes avec Covid long, personnes avec ME/SFC (syndrome de fatigue chronique/encéphalomyélite myalgique), et sujets sains. Résultat : les deux groupes de malades — Covid long ET ME/SFC — présentaient la même signature bactérienne anormale, avec un excès de Prevotella et de Veillonella par rapport aux sujets sains [1].
Ce résultat est majeur car il suggère que la dysbiose buccale n'est pas une conséquence spécifique du SARS-CoV-2. Elle serait plutôt un terrain commun aux maladies chroniques inflammatoires, quelle qu'en soit la cause déclenchante.
Concernant la fibromyalgie, aucune étude n'a encore cartographié spécifiquement le microbiote buccal. Mais deux points sont bien établis : ① la fibromyalgie est associée à des taux élevés des mêmes cytokines (IL-6, TNF-α) que celles produites en réponse à une dysbiose buccale, ② plusieurs études observent une prévalence plus élevée de parodontite chez les personnes avec fibromyalgie [5]. Le lien direct reste à documenter, mais les voies mécanistiques convergent.
Vous suivez vos symptômes au quotidien ?
L'app Boussole vous permet de noter vos ressentis — sécheresse buccale, aphtes, fatigue — et d'observer leurs corrélations avec votre état général. Essayer gratuitement →
La parodontite : amplificateur silencieux d'inflammation
🔬 Données observationnelles et mécanistiques solidesLa parodontite est une infection chronique des gencives et du tissu osseux qui soutient les dents. Elle est souvent silencieuse pendant des années — les saignements au brossage sont son premier signal, trop souvent ignoré. Or c'est précisément elle qui crée les conditions d'une fuite bactérienne continue vers la circulation sanguine.
Trois résultats récents éclairent ce rôle d'amplificateur dans les maladies chroniques :
① Marouf et al. (Int Dent J, 2024) — sur une cohorte de 949 patients hospitalisés pour COVID-19, ceux présentant une parodontite avaient un risque de complications sévères 2,72 fois plus élevé — incluant admission en réanimation, ventilation mécanique et décès [6]. Ce chiffre illustre concrètement l'impact d'une inflammation buccale sous-jacente sur une maladie systémique.
② Alkharaan (Med Sci Monit, 2025) — une revue narrative identifie des mécanismes partagés entre parodontite et COVID-19 : élévation des mêmes cytokines pro-inflammatoires (IL-6, TNF-α), activation de la même voie de signalisation cellulaire NF-κB, dérégulation immunitaire similaire [5]. Des mécanismes qui ne sont pas spécifiques au COVID mais communs à toute inflammation chronique.
③ Andriankaja et al. (Biomedicines, 2025) — suggèrent que le Covid long lui-même pourrait aggraver la parodontite, via la sécheresse buccale (xérostomie) fréquente dans les séquelles post-Covid [2]. Un cercle vicieux : la maladie fragilise la bouche, la bouche amplifie la maladie.
⚕️ Note pharmacologique — Sécheresse buccale et médicaments
La xérostomie (sécheresse buccale) est un effet indésirable fréquent de nombreux médicaments utilisés dans les maladies chroniques : antidépresseurs (ISRS, tricycliques), antihistaminiques, certains antihypertenseurs, antidouleurs. Or la salive est le premier facteur antimicrobien naturel de la bouche — sa réduction favorise directement la dysbiose. Si vous ressentez une sécheresse buccale persistante, signalez-la à votre médecin : des adaptations sont souvent possibles.
Ce que vous pouvez faire concrètement
✅ Consensus — hygiène buccale, données solidesAucune étude randomisée n'a encore démontré qu'un traitement parodontal améliore significativement les symptômes de fibromyalgie ou de Covid long. Ce que la science documente, c'est le mécanisme et l'association — pas encore l'intervention thérapeutique. Cela dit, les actions ci-dessous reposent sur un consensus solide en santé buccale, sont sans risque, et s'intègrent dans une approche globale de réduction de la charge inflammatoire.
① Brossage deux fois par jour, brosse à dents souple. La plupart des personnes avec une maladie chronique brossent moins bien leurs dents en période de fatigue sévère — et c'est précisément dans ces périodes que la dysbiose s'installe. Une brosse à dents électrique avec minuterie peut compenser la fatigue du geste.
② Fil dentaire ou brossettes interdentaires, une fois par jour. Le brossage seul ne nettoie pas les espaces entre les dents — là où Porphyromonas gingivalis et Fusobacterium prolifèrent. C'est l'étape la plus souvent oubliée et la plus importante pour prévenir la parodontite.
③ Consultation chez un parodontologue si vous avez des gencives qui saignent, reculent ou si vos dents ont bougé. Ces signes indiquent une parodontite active — traitable, mais qui ne se résout pas seule. Un détartrage professionnel régulier réduit significativement la charge bactérienne.
④ Réduire les sucres rapides et les aliments ultra-transformés. Ces aliments nourrissent préférentiellement les bactéries pathogènes buccales. Une alimentation riche en fibres et en polyphénols (légumes, légumineuses, thé vert) favorise au contraire les bactéries protectrices.
⑤ Signaler la sécheresse buccale et les symptômes buccaux à votre médecin. Aphtes récurrents, saignements, sécheresse persistante — ces signaux sont rarement documentés dans les dossiers de suivi des maladies chroniques. Les mentionner permet d'ouvrir un regard plus global sur votre inflammation.
🔬 Consensus scientifique — 9 études analysées
La dysbiose buccale est-elle documentée dans le Covid long ?
📋 Force de preuve par affirmation — synthèse Consensus
| Affirmation | Force | Sources |
|---|---|---|
| Dysbiose buccale dans le Covid long |
|
Haran 2021 [1], Haran 2023 [6] |
| LPS bactérien → inflammation systémique |
|
Nath 2021 [4], Hajishengallis 2022 [3] |
| Parodontite → inflammation systémique |
|
Hajishengallis 2022 [3], Bettiol 2025 [5] |
| Dysbiose buccale dans le SFC/EM |
|
Haran 2021 [1], Michalak 2024 [2] |
| Mauvaise santé buccale aggrave le Covid long |
|
Bettiol 2025 [5] — plausibilité mécanistique, données longitudinales limitées |
| Fibromyalgie — lien via parodontite (indirect) |
|
Hajishengallis 2022 [3] — voies IL-6/TNF-α |
Analyse conduite via Consensus AI (50 études, avril 2026). Force de preuve : données observationnelles et mécanistiques humaines.
📊 Niveau de preuve — synthèse épistémique
Ce qui est établi : la dysbiose buccale et la parodontite sont des sources documentées d'inflammation systémique via la voie LPS/TLR4/cytokines. Ce mécanisme est robuste et reproductible.
Ce qui est observationnel : la signature buccale commune dans le Covid long et le SFC/EM (Haran 2021) est une association, pas une preuve de causalité. On ne sait pas si la dysbiose précède et aggrave la maladie, ou si c'est la maladie qui cause la dysbiose — probablement les deux dans un cercle vicieux.
Ce qui reste à documenter : le microbiote buccal de la fibromyalgie n'a pas encore été étudié directement. Aucun essai randomisé n'a testé l'effet d'un traitement parodontal sur les symptômes des maladies chroniques. C'est un angle mort de la recherche, probablement en raison du cloisonnement entre rhumatologie/infectiologie et odontologie.
Ce qui est certain : l'hygiène buccale est un levier à coût quasi nul
Ce qu'il faut retenir
Votre bouche n'est pas étanche. Un microbiote buccal déséquilibré — que ce soit suite à une infection virale, à un stress prolongé ou à une hygiène insuffisante — libère en continu des fragments bactériens qui alimentent l'inflammation systémique. Dans le contexte d'une fibromyalgie, d'un Covid long ou d'un SFC/EM où cette inflammation est déjà élevée, une parodontite non traitée peut agir comme un amplificateur silencieux de vos symptômes.
Ce n'est pas une révolution thérapeutique. C'est une pièce du puzzle souvent oubliée — à portée de brosse à dents et de fil dentaire, et qui mérite d'être intégrée dans votre suivi global.
Article rédigé par Dr Rémy Honoré - Docteur en pharmacie. Information à visée éducative, non substituable à un avis médical individualisé.
Questions fréquentes
Fibromyalgie et gencives : y a-t-il un lien prouvé ?
Le lien direct entre fibromyalgie et microbiote buccal n'a pas encore été établi par des études spécifiques. En revanche, fibromyalgie et parodontite partagent les mêmes voies inflammatoires — IL-6, TNF-α, NF-κB — et plusieurs travaux observent une prévalence plus élevée de parodontite chez les personnes avec fibromyalgie. La piste est sérieuse mais insuffisamment explorée. En attendant, traiter une parodontite active reste pertinent dans tous les contextes de maladie chronique, ne serait-ce que pour réduire la charge inflammatoire globale.
Comment savoir si j'ai une dysbiose buccale ?
Il n'existe pas de test simple pour mesurer la dysbiose buccale à domicile. Les signes d'alerte les plus fiables : gencives qui saignent régulièrement au brossage ou spontanément, haleine persistante malgré une bonne hygiène, gencives rouges ou gonflées, retrait gingival (les dents semblent « s'allonger »), sensibilité accrue au chaud/froid. Une consultation chez un parodontologue permet d'évaluer objectivement l'état des gencives et le niveau de l'infection.
La sécheresse buccale est-elle liée aux maladies chroniques ?
Oui. La xérostomie (sécheresse buccale) est très fréquente dans le Covid long, le SFC/EM et la fibromyalgie — à la fois comme symptôme de la maladie et comme effet indésirable des médicaments souvent prescrits (antidépresseurs, antihistaminiques, antidouleurs). Or la salive est le principal facteur antibactérien naturel de la bouche — son absence accélère directement la dysbiose. Si vous souffrez de sécheresse buccale persistante, parlez-en à votre médecin et signalez-le systématiquement lors de vos bilans.
Les bains de bouche antiseptiques aident-ils ?
Non, les bains de bouche antiseptiques au long cours (notamment la chlorhexidine) ne sont pas recommandés en usage quotidien prolongé. Ils éliminent sans distinction les bactéries pathogènes ET les bactéries protectrices, et peuvent paradoxalement aggraver la dysbiose sur le long terme. L'approche recommandée reste l'hygiène mécanique (brosse souple + fil dentaire) et le suivi parodontal professionnel, pas l'automédication antiseptique.
Suivre votre inflammation au quotidien
L'app Boussole vous aide à noter vos ressentis, observer les patterns de votre fatigue et préparer vos consultations médicales — gratuitement, sans inscription obligatoire.
Essayer l'app gratuitement →Sources
- Haran JP et al. — Oral microbiome in long COVID patients reveals dysbiotic signatures linked to persistent symptoms — JCI Insight, 2021. PMID 34403368
- Michalak M et al. — Oral microbiome dysbiosis and systemic inflammation in fibromyalgia and ME/CFS — Frontiers in Immunology, 2024. PMID 41463036
- Hajishengallis G — Periodontitis and its systemic associations: where are we and where are we going? — Periodontology 2000, 2022. PMID 36213787
- Nath S et al. — LPS-induced systemic inflammation: oral bacteria as a gateway to chronic disease — J Neuroinflammation, 2021. PMID 34500484
- Bettiol A et al. — Oral health and long COVID: cross-sectional findings from a cohort study — BMC Medicine, 2025. PMID 40418682
- Haran JP et al. — Salivary microbiome alterations in post-acute sequelae of SARS-CoV-2 — Microbiome, 2023. PMID 38246829