Perméabilité intestinale : pourquoi la barrière digestive dépend aussi de la glutamine, de la thréonine et des mucines
Votre intestin n'est pas une simple paroi passive. C'est un système vivant à trois couches de défense, constamment renouvelé, dont l'intégrité dépend d'un équilibre entre structure cellulaire, couverture muqueuse et écosystème microbien. La glutamine est connue, mais elle n'est qu'un acteur parmi d'autres. Les mucines et la thréonine jouent un rôle structurel souvent ignoré dans les approches nutritionnelles de la perméabilité intestinale.
Vous vous interrogez sur la perméabilité intestinale dans le contexte d'une fatigue chronique, d'une inflammation persistante ou d'une sensibilité digestive, et vous souhaitez comprendre pourquoi la glutamine seule ne suffit pas toujours. Cet article vous donne les clés pour penser « écosystème de barrière » plutôt qu'un seul complément.
Mucus, jonctions serrées et immunité muqueuse forment un système intégré de protection.
MUC2 constitue le gel protecteur. Sa synthèse nécessite des acides aminés spécifiques dont la thréonine.
Carburant des entérocytes, elle soutient les jonctions serrées mais ne restaure pas un mucus appauvri.
Protéines, fibres, polyphénols et microbiote comptent autant que n'importe quel complément isolé.
📖 Glossaire — termes clés utilisés dans cet article
- Entérocyte (enterocyte) — cellule épithéliale de la paroi intestinale, responsable de l'absorption des nutriments
- Jonctions serrées (tight junctions) — structures protéiques entre les cellules qui contrôlent le passage paracellulaire
- Mucines (mucins) — glycoprotéines de haut poids moléculaire qui forment le gel du mucus
- MUC2 — mucine principale sécrétée dans l'intestin grêle et le côlon
- Cellule caliciforme (goblet cell) — cellule spécialisée dans la sécrétion de mucus
- Perméabilité paracellulaire — passage de molécules entre les cellules (par opposition au passage transcellulaire, à travers les cellules)
- Thréonine (threonine) — acide aminé essentiel, particulièrement abondant dans les mucines
- Glutamine (glutamine) — acide aminé conditionnellement essentiel, principal substrat énergétique des entérocytes
- Zonuline — protéine modulatrice des jonctions serrées, marqueur indirect de perméabilité
- AGCC (short-chain fatty acids / SCFA) — acides gras à chaîne courte produits par le microbiote (butyrate, propionate, acétate)
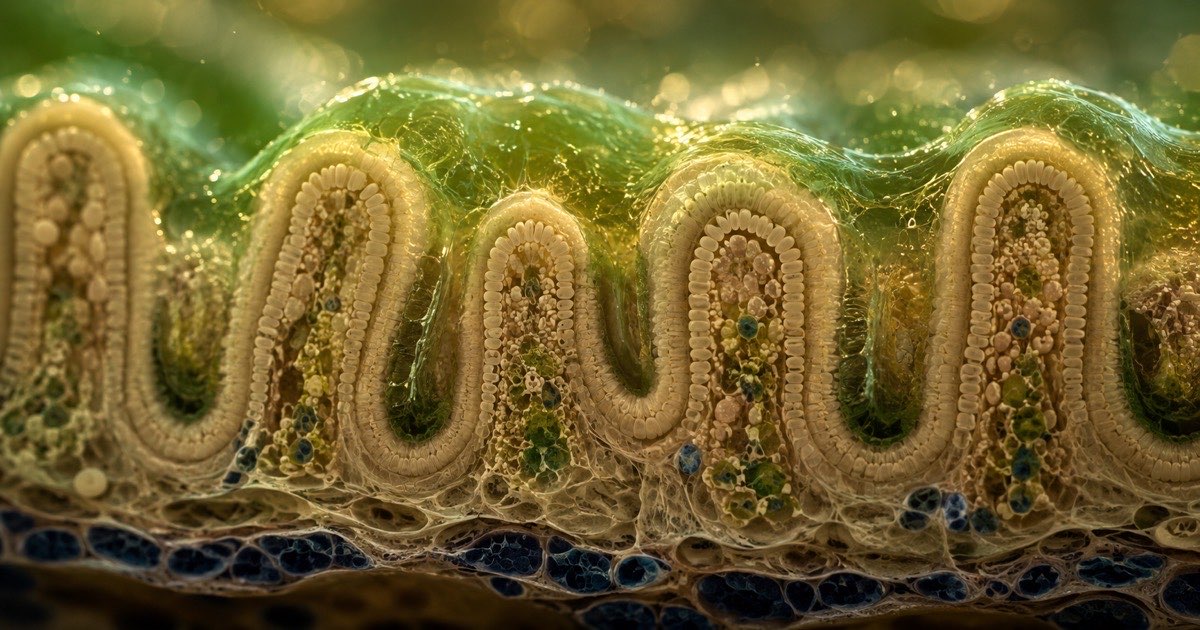
La barrière intestinale n'est pas une simple paroi
🟢 Preuve établie — physiologie humaine documentéeLa barrière intestinale est un système dynamique qui se renouvelle tous les 3 à 5 jours, et dont l'intégrité dépend d'interactions constantes entre cellules, mucus et microbiote. Parler de « perméabilité intestinale » ne signifie pas que votre intestin est « troué ». Cela signifie que la régulation fine du passage des molécules entre la lumière intestinale et la circulation sanguine est altérée.[1]
Le terme anglo-saxon « leaky gut » est souvent utilisé comme un diagnostic fourre-tout. En réalité, la perméabilité intestinale est un phénomène mesurable (test lactulose/mannitol, dosage de la zonuline, calprotectine fécale) mais dont l'interprétation clinique reste débattue. Elle est documentée dans les maladies inflammatoires chroniques de l'intestin (MICI), la maladie cœliaque, le diabète de type 1, et plus récemment dans le Covid long et le syndrome de fatigue chronique.[2]
Mais une perméabilité accrue est souvent une conséquence d'un processus pathologique plutôt qu'une cause isolée. La distinction est importante pour ne pas confondre marqueur et maladie.
Les trois couches de protection
🟢 Preuve établie — anatomie et physiologieLa barrière intestinale repose sur trois niveaux de défense complémentaires, dont la défaillance de l'un compromet l'ensemble.
① Les jonctions serrées sont des complexes protéiques (occludine, claudines, ZO-1) situés entre les cellules épithéliales. Elles contrôlent le passage paracellulaire des ions, de l'eau et des petites molécules. Leur ouverture est physiologique (absorption de nutriments) mais leur dérégulation chronique expose le système immunitaire sous-muqueux à des antigènes alimentaires et bactériens.[3]
② Le mucus intestinal forme un gel visqueux qui recouvre l'épithélium. Dans le côlon, il est organisé en deux couches : une couche interne dense, quasiment stérile, qui empêche le contact direct entre bactéries et cellules, et une couche externe plus lâche, colonisée par le microbiote.[4]
③ L'immunité muqueuse et le microbiote constituent la troisième ligne de défense. Les immunoglobulines sécrétoires (IgA), les peptides antimicrobiens (défensines) et les bactéries commensales elles-mêmes participent activement au maintien de la barrière. Un microbiote diversifié produit des acides gras à chaîne courte (butyrate, propionate) qui nourrissent les entérocytes et renforcent les jonctions serrées.[5]
Les mucines, fondation oubliée du mucus intestinal
🟢 Preuve établie — biochimie et modèles animauxLes mucines sont des glycoprotéines de très haut poids moléculaire qui constituent la matrice structurelle du mucus intestinal. La mucine principale du côlon et de l'intestin grêle est MUC2, sécrétée par les cellules caliciformes. Ce gel hydraté crée une distance physique entre les bactéries luminales et les cellules épithéliales.[4]
La structure de MUC2 est remarquable : son squelette protéique est très riche en sérine, thréonine et proline, formant des domaines appelés « PTS domains » (Proline-Threonine-Serine). Ces acides aminés servent de points d'ancrage pour les chaînes de sucres (O-glycosylation) qui donnent au mucus ses propriétés de gel hydrophile.[6]
Lorsque la couche de mucus est appauvrie, les conséquences sont directes : les bactéries entrent en contact avec l'épithélium, activent les récepteurs de l'immunité innée (TLR), et déclenchent une cascade inflammatoire locale qui fragilise secondairement les jonctions serrées. Les modèles animaux déficients en MUC2 développent spontanément une colite.[7]
Restaurer les jonctions serrées sans s'occuper de la couche de mucus revient à renforcer une porte tout en laissant le mur ouvert. La plupart des approches nutritionnelles se concentrent sur les jonctions (glutamine, zinc) et négligent la production de mucines.
La thréonine, acide aminé clé des mucines
🟠 Association documentée — études animales solides, données humaines limitéesLa thréonine est un acide aminé essentiel dont 60 % de l'apport alimentaire est utilisé par l'intestin lui-même, principalement pour la synthèse des mucines. Cette proportion est remarquablement élevée comparée aux autres acides aminés, ce qui suggère un rôle métabolique prioritaire pour la barrière muqueuse.[8]
Chez le porc et le rat, un régime déficient en thréonine réduit significativement la production de MUC2, amincit la couche de mucus colique, et augmente la translocation bactérienne.[9] Ces résultats sont cohérents avec la biochimie : les domaines PTS de MUC2 contiennent environ 30 % de thréonine, ce qui en fait l'acide aminé le plus « consommé » par unité de mucine synthétisée.
Chez l'humain, les données directes sont limitées. On sait que les besoins en thréonine augmentent en situation inflammatoire (la thréonine est captée préférentiellement par le tractus gastro-intestinal pendant l'inflammation) et que les régimes très pauvres en protéines pourraient théoriquement limiter la disponibilité de thréonine pour la synthèse du mucus.[10]
La logique biochimique est solide : si la thréonine est le substrat limitant de la synthèse des mucines, un apport insuffisant pourrait compromettre le renouvellement du mucus. Mais il n'existe pas d'essai clinique randomisé testant la supplémentation en thréonine chez des personnes présentant une hyperperméabilité intestinale. Extrapoler du modèle animal à la recommandation de supplémentation serait prématuré.
La thréonine est abondante dans les protéines animales (œufs, volaille, poisson, produits laitiers) et les légumineuses. Avant d'envisager une supplémentation isolée, la question prioritaire est : l'apport protéique total est-il suffisant ? Chez une personne mangeant moins de 0,8 g/kg/jour de protéines (fréquent en fatigue chronique, avec perte d'appétit), c'est l'ensemble des acides aminés qui manque, pas seulement la thréonine.
Votre alimentation quotidienne couvre-t-elle vos besoins en acides aminés essentiels ? Le suivi nutritionnel de Boussole vous aide à repérer les déséquilibres avant qu'ils ne deviennent des carences fonctionnelles.
Commencer le suiviLa glutamine, carburant des entérocytes
🟢 Preuve établie — mécanisme documenté, données cliniques variablesLa glutamine est l'acide aminé le plus abondant du plasma sanguin et le substrat énergétique principal des entérocytes, devant le glucose. Elle fournit l'énergie nécessaire au renouvellement rapide de l'épithélium intestinal (3 à 5 jours de cycle cellulaire) et participe au maintien des protéines de jonctions serrées.[11]
En conditions de stress métabolique (soins intensifs, chirurgie majeure, brûlures étendues), la consommation de glutamine par l'intestin dépasse la capacité de production endogène. Dans ce contexte précis, la supplémentation en glutamine a montré des bénéfices sur la perméabilité intestinale dans plusieurs essais cliniques.[12]
En revanche, chez des personnes ambulatoires présentant un syndrome de l'intestin irritable (SII), les résultats sont plus hétérogènes. Un essai randomisé de 2019 (Zhou et al.) a montré une réduction de la perméabilité intestinale avec 5 g de glutamine trois fois par jour chez des patients SII post-infectieux.[13] Mais les études chez des sujets sains ou dans d'autres contextes chroniques sont moins concluantes.
Le mécanisme est plausible et documenté : la glutamine active la voie mTOR dans les entérocytes, stimule la prolifération cellulaire et maintient l'expression de la claudine-1 et de l'occludine.[14] Ce qui est moins clair, c'est la dose optimale, la durée nécessaire, et surtout les situations dans lesquelles elle est réellement limitante chez des personnes non hospitalisées.
En l'état actuel, les données humaines ne permettent pas de considérer la glutamine comme un traitement validé de l'hyperperméabilité intestinale en contexte ambulatoire. Son intérêt est documenté dans des situations de stress métabolique aigu, mais l'extrapolation aux maladies chroniques stables reste une hypothèse, pas une certitude clinique.
La glutamine est généralement bien tolérée aux doses alimentaires. En revanche, une supplémentation à dose élevée (10-30 g/jour) nécessite un avis médical dans les situations suivantes :
① Cancer actif ou antécédent récent — la glutamine est un substrat de croissance pour les cellules à prolifération rapide. Certaines tumeurs (glioblastome, cancers digestifs) surexpriment les transporteurs de glutamine. Contre-indication relative forte en oncologie active.
② Épilepsie ou antécédents convulsifs — la glutamine est un précurseur du glutamate (neurotransmetteur excitateur). À dose élevée, elle pourrait théoriquement abaisser le seuil convulsivant chez les personnes prédisposées.
③ Insuffisance hépatique sévère — le métabolisme de la glutamine produit de l'ammoniac. En cas d'insuffisance hépatique, la clairance de l'ammoniac est compromise, avec risque d'encéphalopathie hépatique.
④ Insuffisance rénale — l'excrétion des métabolites azotés est réduite ; adapter les doses et surveiller la fonction rénale.
⑤ Grossesse et allaitement — absence de données de sécurité à doses supraphysiologiques.
Tolérance et terrain hyperexcitable. Chez les personnes présentant un terrain neurologique hyperexcitable (Covid long, ME/SFC, fibromyalgie, migraines chroniques), la conversion glutamine → glutamate peut provoquer des céphalées, une sensation de malaise ou une aggravation des symptômes neurologiques, même à doses modérées (5-10 g). Ce phénomène est plausible sur le plan mécanistique (neuroinflammation → recapture astrocytaire du glutamate réduite → excès synaptique), bien qu'il n'ait pas été quantifié dans des essais cliniques spécifiques. Recommandation pratique : commencer à dose très faible (1-2 g/jour), augmenter par paliers de 1 g tous les 3-5 jours, et arrêter en cas de céphalées ou d'aggravation des symptômes.
Pour approfondir le profil complet de la glutamine (mécanismes, dosages, interactions) : Fiche NutriFact — Glutamine
Pourquoi « glutamine seule » peut échouer
🟠 Raisonnement mécanistique — cohérent mais non testé en essai dédiéSi la glutamine cible les entérocytes et leurs jonctions serrées, elle ne restaure pas un mucus déficient, ne corrige pas une dysbiose et ne supprime pas une source d'agression persistante. Voici les situations où elle risque d'être insuffisante :
① Mucus appauvri. Si les cellules caliciformes ne produisent pas assez de MUC2 (par manque de thréonine, de substrats glycosylés, ou par atteinte directe des cellules caliciformes), la glutamine ne peut pas compenser. Elle nourrit les entérocytes, pas les cellules à mucus.[6]
② Inflammation persistante. En présence de TNF-α ou d'IL-13 élevés (inflammation chronique, MICI active), les jonctions serrées sont activement déstabilisées par des voies de signalisation que la glutamine ne bloque pas complètement. L'inflammation consomme également davantage de glutamine, créant un cercle vicieux.[15]
③ Dysbiose sévère. Un microbiote appauvri ne produit pas assez de butyrate, ce qui prive les colonocytes de leur principal substrat énergétique et réduit le stimulus de production de mucus. La glutamine est le carburant de l'intestin grêle, le butyrate celui du côlon.[5]
④ Facteurs d'agression maintenus. AINS chroniques, alcool régulier, stress psychologique intense, infections persistantes : tant que la source d'agression est présente, la réparation est en compétition permanente avec la destruction.
⑤ Apport protéique global insuffisant. La glutamine est un acide aminé conditionnellement essentiel. Si l'apport protéique total est insuffisant, le corps priorise d'autres fonctions et la disponibilité intestinale diminue.
Approche nutritionnelle globale
🟠 Recommandations basées sur mécanismes et données partiellesSoutenir la barrière intestinale implique de nourrir simultanément les entérocytes, les cellules caliciformes et le microbiote. Aucun nutriment isolé ne couvre ces trois axes.
① Protéines suffisantes (≥ 1 g/kg/jour). Elles fournissent la glutamine, la thréonine, la sérine et la proline nécessaires au renouvellement cellulaire et à la synthèse des mucines. Les sources animales (œufs, poisson, volaille) et les légumineuses couvrent bien ces besoins.[10]
② Fibres fermentescibles tolérées. Elles nourrissent le microbiote qui produit le butyrate, substrat des colonocytes et stimulant de la production de mucus. Les fibres prébiotiques (inuline, FOS, pectine, bêta-glucanes) sont les plus documentées. La tolérance individuelle dicte les quantités.[16]
③ Polyphénols. Quercétine, resvératrol, curcumine et catéchines du thé vert ont montré in vitro et chez l'animal un soutien aux jonctions serrées et une modulation de la composition du microbiote. Les données cliniques humaines restent limitées mais cohérentes.[17]
④ Zinc. Co-facteur du renouvellement tissulaire, il participe au maintien de l'intégrité épithéliale. Un essai clinique (Sturniolo et al.) a montré une réduction de la perméabilité intestinale chez des patients atteints de maladie de Crohn supplémentés en zinc.[18]
⑤ Vitamine D. Elle module l'expression des protéines de jonctions serrées et possède des effets anti-inflammatoires sur la muqueuse. La carence en vitamine D est fréquente dans les populations à risque (maladies chroniques, faible exposition solaire).[19]
⑥ Oméga-3 (EPA/DHA). Effets anti-inflammatoires systémiques qui peuvent réduire l'agression muqueuse chronique. Non spécifiques à la barrière mais contributifs dans un contexte inflammatoire.[20]
L'addition non raisonnée de glutamine + zinc + vitamine D + oméga-3 + probiotiques + L-thréonine sans évaluation clinique n'est pas une stratégie validée. Chaque supplément a un contexte d'indication, des interactions potentielles et une fenêtre de pertinence. L'approche alimentaire couvre la majorité des besoins en situation non pathologique.
① Insuffisance rénale ou hépatique — les acides aminés en excès nécessitent une élimination qui peut surcharger ces organes.
② Grossesse — certains dosages élevés n'ont pas de profil de sécurité établi.
③ Cancer actif ou immunosuppression — la glutamine peut théoriquement nourrir les cellules à prolifération rapide.
En dehors de ces situations, cette démarche doit être discutée avec un professionnel de santé qui évaluera les contre-indications liées à votre profil clinique individuel.
Ce que vous pouvez faire concrètement
🟢 Recommandations générales de bon sens nutritionnelAvant de penser compléments, vérifiez que les fondamentaux alimentaires sont en place. La majorité des personnes présentant des troubles digestifs chroniques sous-estiment l'impact de leviers simples mais systématiques.
① Évaluez votre apport protéique. Comptez sur 2-3 jours : atteignez-vous 1 g de protéines par kilo de poids corporel ? Si non, augmentez progressivement (œuf au petit-déjeuner, légumineuses au déjeuner, poisson le soir).
② Introduisez une source de fibres fermentescibles tolérée. Flocons d'avoine, banane pas trop mûre, lentilles bien cuites, ou psyllium (1 cuillère à café dans un grand verre d'eau). Commencez petit et augmentez sur 7 jours.
③ Parlez-en à votre professionnel de santé. Si vous avez une maladie inflammatoire chronique, une immunodépression, un traitement en cours ou une fatigue inexpliquée depuis plus de 3 mois, un bilan ciblé (calprotectine, vitamine D, zinc érythrocytaire) peut orienter la stratégie.
Ce que l'on sait : la barrière intestinale est un système à trois couches (mucus, épithélium, immunité muqueuse). La glutamine est le substrat énergétique principal des entérocytes et soutient les jonctions serrées en contexte de stress métabolique. Les mucines (MUC2) constituent le gel protecteur et leur synthèse consomme prioritairement de la thréonine. Un microbiote diversifié produit le butyrate qui nourrit les colonocytes.
Ce que l'on suppose avec des arguments solides : un apport insuffisant en thréonine pourrait limiter le renouvellement du mucus (démontré chez l'animal, plausible chez l'humain). La glutamine seule ne suffit pas si la couche de mucus est déficiente ou si l'inflammation est active. L'approche combinée (protéines, fibres, polyphénols, correction des carences) est probablement plus efficace qu'un nutriment isolé.
Ce que l'on ne sait pas encore : la dose optimale de glutamine en contexte ambulatoire chronique (hors soins intensifs). L'efficacité de la supplémentation en thréonine isolée chez l'humain. Le seuil de thréonine en dessous duquel la production de mucines est compromise cliniquement. Le rôle exact de la zonuline comme biomarqueur fiable (méthodologie contestée).[21]
Ce qu'il faut retenir
La barrière intestinale n'est pas une simple paroi à « soutenir » avec un complément unique. C'est un écosystème vivant dont l'intégrité dépend simultanément du renouvellement cellulaire (glutamine), de la couverture muqueuse (mucines, thréonine) et de l'équilibre microbien (fibres, butyrate). Négliger l'une de ces couches en se focalisant sur une seule revient à traiter un symptôme sans comprendre le système.
La glutamine est un outil documenté dans des contextes précis. La thréonine est un substrat biochimiquement cohérent mais insuffisamment testé en clinique humaine. Ni l'un ni l'autre ne remplace une alimentation protéique suffisante, un microbiote nourri, et l'élimination des facteurs d'agression. Penser « écosystème de barrière » est plus pertinent que chercher la molécule miracle.
Inflammation, dysbiose, déficit immunitaire muqueux et stress neurovégétatif s'influencent mutuellement : la causalité est circulaire, pas linéaire. Une approche efficace adresse plusieurs maillons simultanément.
Le vrai renouvellement commence quand on arrête de chercher un seul responsable.Questions fréquentes
La glutamine répare-t-elle vraiment la barrière intestinale ?
Qu'est-ce que les mucines et pourquoi sont-elles importantes ?
La thréonine est-elle utile en complément pour l'intestin ?
Le « leaky gut » est-il une maladie reconnue ?
Comment savoir si ma barrière intestinale est altérée ?
Suivez vos ressentis digestifs et repérez les patterns invisibles à l'œil nu.
Découvrir BoussoleSources
- Bischoff SC et al. (2014) — Intestinal permeability: a new target for disease prevention and therapy. PubMed PMID 25407511
- Camilleri M et al. (2019) — Leaky gut: mechanisms, measurement and clinical implications in humans. PubMed PMID 31076401
- Zuo L et al. (2020) — Tight junctions as targets and effectors of mucosal immune homeostasis. PubMed PMID 32066986
- Johansson ME et al. (2011) — The two mucus layers of colon are organized by the MUC2 mucin. PubMed PMID 21209017
- Parada Venegas D et al. (2019) — Short Chain Fatty Acids (SCFAs)-Mediated Gut Epithelial and Immune Regulation and Its Relevance for Inflammatory Bowel Diseases. PubMed PMID 30828220
- Hansson GC (2020) — Mucins and the Microbiome. PubMed PMID 31690999
- Van der Sluis M et al. (2006) — Muc2-deficient mice spontaneously develop colitis. PubMed PMID 17082459
- Stoll B et al. (1998) — Catabolism dominates the first-pass intestinal metabolism of dietary essential amino acids in milk protein-fed piglets. PubMed PMID 9665093
- Wang X et al. (2010) — Threonine inadequacy increases mucin2 degradation in the gut of growing pigs. PubMed PMID 20164372
- Faure M et al. (2005) — Dietary threonine restriction specifically reduces intestinal mucin synthesis in rats. PubMed PMID 16177201
- Kim MH, Kim H (2017) — The Roles of Glutamine in the Intestine and Its Implication in Intestinal Diseases. PubMed PMID 28698499
- Peng X et al. (2004) — Glutamine granule-supplemented enteral nutrition maintains immunological function in severely burned patients. PubMed PMID 15361913
- Zhou Q et al. (2019) — Randomised placebo-controlled trial of dietary glutamine supplements for postinfectious irritable bowel syndrome. PubMed PMID 30108163
- Rhoads JM, Wu G (2009) — Glutamine, arginine, and leucine signaling in the intestine. PubMed PMID 19403712
- Al-Sadi R et al. (2009) — Mechanism of cytokine modulation of epithelial tight junction barrier. PubMed PMID 19706985
- Desai MS et al. (2016) — A Dietary Fiber-Deprived Gut Microbiota Degrades the Colonic Mucus Barrier and Enhances Pathogen Susceptibility. PubMed PMID 27863247
- Suzuki T, Hara H (2011) — Role of flavonoids in intestinal tight junction regulation. PubMed PMID 21525199
- Sturniolo GC et al. (2001) — Zinc supplementation tightens "leaky gut" in Crohn's disease. PubMed PMID 11383597
- Cantorna MT et al. (2019) — Vitamin D, immune regulation, the microbiota, and inflammatory bowel disease. PubMed PMID 30844093
- Costantini L et al. (2017) — Impact of Omega-3 Fatty Acids on the Gut Microbiota. PubMed PMID 29215589
- Scheffler L et al. (2018) — Widely Used Commercial ELISA Does Not Detect Precursor of Haptoglobin2, but Recognizes Properdin as a Potential Second Member of the Zonulin Family. PubMed PMID 30356867