La voie cholinergique anti-inflammatoire : comment le nerf vague freine l'inflammation
Le corps possède un circuit neural intégré pour freiner l'inflammation — sans médicament. Il s'active via le nerf vague, libère de l'acétylcholine et inhibe la production de TNF-α, d'IL-6 et d'HMGB1 par les macrophages. Cette voie — dite cholinergique anti-inflammatoire — est fonctionnellement réduite dans la fibromyalgie, le Covid long et la ME/SFC, où la dysautonomie vagale prive l'organisme d'un frein endogène de l'inflammation chronique.
Vous vivez avec la fibromyalgie, le Covid long ou la ME/SFC et vous voulez comprendre comment votre système nerveux autonome influence votre inflammation — et pourquoi la dysautonomie vagale n'est pas qu'un problème cardiaque.
Le nerf vague transmet un signal du cerveau aux macrophages pour bloquer la production de cytokines — TNF-α, IL-6, HMGB1.
L'acétylcholine vagale se fixe sur ce récepteur nicotinique du macrophage et bloque NF-κB, chef d'orchestre de la tempête cytokinique.
Des essais cliniques montrent une réduction de 40 % du TNF-α après stimulation électrique du nerf vague en polyarthrite rhumatoïde.
Dans la fibromyalgie et le Covid long, la dysautonomie vagale (HRV basse) prive l'organisme de ce frein endogène de l'inflammation.
📖 Glossaire — termes clés de cet article
- Acétylcholine (ACh) — neurotransmetteur du système nerveux parasympathique, principal médiateur du nerf vague.
- α7 nAChR (alpha-7 nicotinic acetylcholine receptor) — récepteur nicotinique à l'acétylcholine exprimé sur les macrophages ; cible directe de la voie cholinergique anti-inflammatoire.
- CAP (Cholinergic Anti-inflammatory Pathway) — voie cholinergique anti-inflammatoire ; circuit nerf vague → acétylcholine → α7 nAChR → inhibition des cytokines.
- HRV (Heart Rate Variability) — variabilité de la fréquence cardiaque ; marqueur indirect du tonus vagal. Une HRV basse signale un nerf vague peu actif.
- HMGB1 (High Mobility Group Box 1) — alarmine libérée tardivement par les macrophages activés ; médiateur clé de l'inflammation chronique et de la neuroinflammation.
- NF-κB (Nuclear Factor kappa-light-chain-enhancer of activated B cells) — facteur de transcription central de la réponse inflammatoire ; cible de l'inhibition par α7 nAChR.
- TNF-α (Tumor Necrosis Factor-alpha) — cytokine pro-inflammatoire majeure ; premier marqueur inhibé par la voie cholinergique.
- VNS (Vagus Nerve Stimulation) — stimulation électrique du nerf vague ; technique utilisée en épilepsie et en cours d'évaluation dans les maladies inflammatoires.
- Tonus vagal — niveau d'activité de base du nerf vague. Un tonus vagal élevé est associé à une meilleure régulation autonome et anti-inflammatoire.
- ME/SFC — Myalgic Encephalomyelitis / Syndrome de Fatigue Chronique ; condition chronique associée à une dysautonomie vagale documentée.
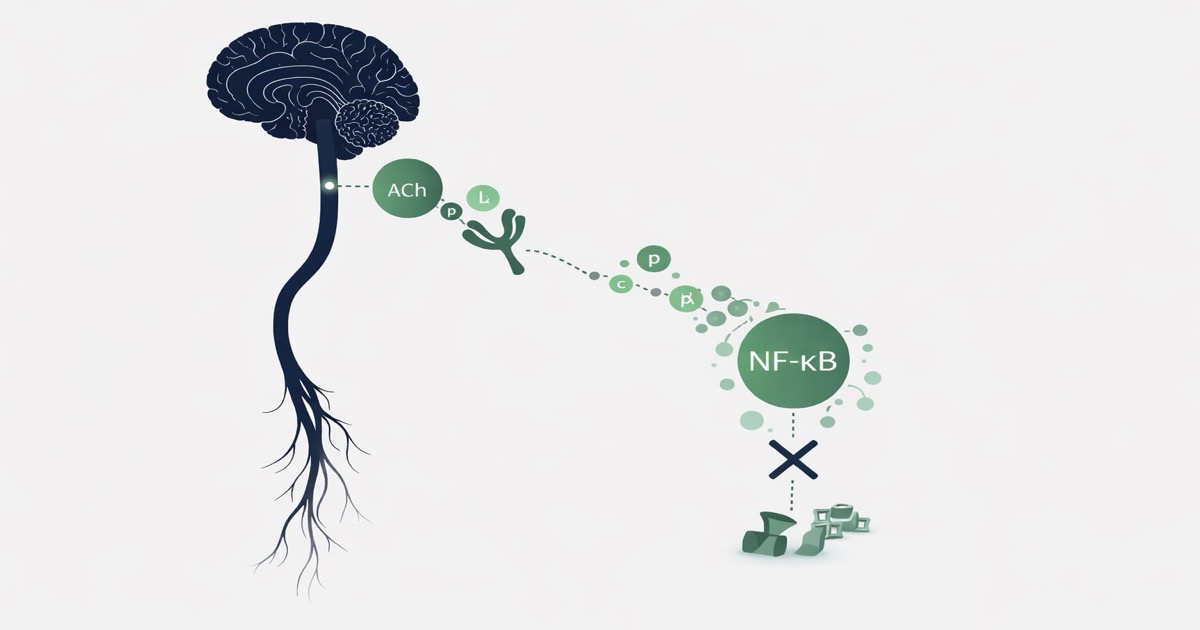
Un réflexe neural contre l'inflammation : la découverte fondatrice
🟢 Expérimental — Borovikova et al., Nature, 2000 [1]En 2000, une équipe du Picower Institute dirigée par Kevin Tracey publie une observation décisive dans Nature [1] : stimuler électriquement le nerf vague chez le rat en état de choc septique réduit massivement la production hépatique de TNF-α et prévient la mort. Ce qui semble anodin est en réalité une rupture conceptuelle.
Jusqu'alors, la régulation nerveuse de l'inflammation était associée à la voie humorale, via l'axe hypothalamo-hypophyso-surrénalien (cortisol). Tracey démontre qu'il existe une voie efférente directe — neurologique, non hormonale — capable de freiner les macrophages en temps réel. Il la nomme « cholinergic anti-inflammatory pathway » (CAP).
Le mécanisme repose sur l'acétylcholine, neurotransmetteur libéré par les terminaisons vagales dans les organes cibles. En quelques minutes, l'acétylcholine inhibe la sécrétion de TNF-α, IL-1β, IL-6 et IL-18, sans affecter l'IL-10 (cytokine anti-inflammatoire). La sélectivité est remarquable.
80 % des fibres du nerf vague sont afférentes — elles remontent de la périphérie vers le cerveau. Elles expriment des récepteurs aux cytokines (TNF-α, IL-1β) et à l'endotoxine. En cas d'infection ou de lésion tissulaire, ces fibres transmettent l'alerte au tronc cérébral, qui répond en activant les fibres efférentes. C'est une boucle rétroactive neurale, distincte de l'axe hormonal.
Le récepteur α7 nAChR : verrou moléculaire de la tempête cytokinique
🟢 Expérimental — Wang et al., Nature, 2003 [2]La découverte de 2000 identifie le circuit, mais pas la cible moléculaire. En 2003, Hong Wang et Kevin Tracey résolvent l'équation [2] : le récepteur nicotinique α7 (α7 nAChR) est le maillon manquant. Chez des souris déficientes en α7 nAChR, la stimulation électrique du nerf vague n'inhibe plus la synthèse de TNF-α. La démonstration est directe — le récepteur est essentiel, pas optionnel.
Ce récepteur est un canal ionique pentamérique, constitué de 5 sous-unités α7, exprimé sur les macrophages péritonéaux, spléniques et alvéolaires. Sa signalisation intracellulaire implique deux voies parallèles :
① Voie JAK2/STAT3 — l'activation de α7 nAChR phosphoryle JAK2, qui active STAT3. STAT3 phosphorylé forme un complexe avec TRAF6 et inhibe son activité ubiquitinase, bloquant l'activation de NF-κB [3].
② Voie NF-κB directe — l'influx calcique via α7 nAChR active des phosphatases qui déphosphorylent IκB, empêchant la translocation nucléaire de NF-κB et donc la transcription des cytokines.
Le résultat : inhibition sélective du TNF-α, de l'IL-1β, de l'IL-6 et de l'HMGB1, sans suppresser l'IL-10 (cytokine régulatrice). L'effet est rapide (minutes) et réversible, ce qui distingue la CAP d'une immunosuppression générale.
Le récepteur α7 nAChR est la cible de plusieurs agonistes d'intérêt thérapeutique : la nicotine (faible sélectivité), le GTS-21 (agoniste partiel α7 sélectif, en essais cliniques), et la choline (agoniste endogène, faible affinité). Les antagonistes comme l'α-bungarotoxine bloquent complètement l'effet anti-inflammatoire vagal — confirmant que α7 nAChR est obligatoire, non redondant dans cette voie.
Du nerf vague à la rate : le relais splénique
🟢 Expérimental — Rosas-Ballina et al., PNAS, 2008 [4]Une question demeure après 2003 : comment le nerf vague, qui ne innerve pas directement la rate, peut-il y contrôler les macrophages spléniques — principale source systémique de TNF-α ? Rosas-Ballina et son équipe résolvent ce paradoxe anatomique en 2008 [4].
La voie passe par un relais : le nerf cœliaque, puis le nerf splénique. Le signal électrique du nerf vague est retransmis via la jonction gangliaire cœliaque jusqu'à la rate. Là, des terminaisons noradrénergiques libèrent de la noradrénaline, qui stimule une sous-population de lymphocytes T CD4+ exprimant la choline acétyltransférase (ChAT). Ces cellules T acétylcholinergiques libèrent à leur tour de l'acétylcholine directement au contact des macrophages spléniques, activant leur α7 nAChR.
Cette découverte est capitale : elle explique pourquoi la vagotomie (section chirurgicale du nerf vague) aggrave l'inflammation systémique. Et elle révèle un dialogue insoupçonné entre le système nerveux autonome et les lymphocytes T — deux compartiments que l'immunologie classique gardait séparés.
La stimulation vagale en pratique clinique
🟠 Essai clinique — Koopman et al., PNAS, 2016 [5]Si la CAP est un mécanisme puissant en modèle animal, quelle est son efficacité chez l'humain ? Plusieurs essais cliniques ont exploré la stimulation électrique du nerf vague (VNS) dans des conditions inflammatoires chroniques — avec des résultats significatifs mais plus hétérogènes qu'espéré.
Polyarthrite rhumatoïde — preuve de concept humaine
L'étude la plus citée est celle de Koopman et al. (2016) [5]. Dix-huit patients atteints de polyarthrite rhumatoïde réfractaire reçoivent un implant de VNS (SetPoint Medical). Après 42 jours de stimulation quotidienne, la production de TNF-α ex vivo est réduite de 40 % et le score DAS28 de sévérité clinique s'améliore significativement. La revue de Bonaz et al. (2016) [6] synthétise l'ensemble des preuves mécanistiques et cliniques disponibles à cette date.
Maladie de Crohn — essai 12 mois
Sinniger et al. (2020) [7] publient les résultats d'un essai pilote de VNS auriculaire transcutanée (taVNS) dans la maladie de Crohn sur 12 mois. Sur les 10 patients inclus, 7 présentent une réduction de l'activité inflammatoire endoscopique. L'effet est interprété comme une restauration partielle de la CAP dans la muqueuse intestinale.
Limites et méta-analyses
La méta-analyse de Schiweck et al. (2023) [8] analyse 18 essais de VNS dans les maladies inflammatoires. Conclusion : l'effet sur les cytokines est documenté mais non universellement reproductible. Les causes identifiées incluent la variabilité des paramètres de stimulation (fréquence, intensité, durée), l'hétérogénéité des populations et l'absence de biomarqueur prédictif de réponse. La VNS implantable n'est actuellement remboursée en France que pour l'épilepsie et la dépression résistante.
Covid long, ME/SFC et fibromyalgie : un frein anti-inflammatoire défaillant ?
🔴 Hypothèse — données associatives, causalité non établie [9]La dysautonomie est documentée dans les trois conditions — fibromyalgie, ME/SFC et Covid long. Elle se caractérise notamment par une réduction du tonus vagal, mesurable via la HRV (Heart Rate Variability). Ce tonus vagal bas n'est pas qu'un problème cardiaque : il signifie que la voie cholinergique anti-inflammatoire est chroniquement sous-activée.
Fibromyalgie et tonus vagal réduit
Dans la fibromyalgie, plusieurs études observationnelles associent une HRV diminuée à une élévation des marqueurs inflammatoires circulants (CRP, IL-6, IL-8) [9]. L'hypothèse est que la dysautonomie vagale prive les macrophages tissulaires d'un signal anti-inflammatoire régulier, entretenant un état de neuroinflammation de bas grade. La stimulation vagale auriculaire (taVNS) a montré des résultats préliminaires favorables sur la douleur en fibromyalgie dans un essai pilote de 2025 [10].
Covid long — la piste nicotinique
Leitzke et al. (2025) [11] ont exploré l'hypothèse d'une déplétion de nicotine endogène (LDTN) dans le Covid long, en utilisant l'imagerie TEP pour visualiser les récepteurs nicotiniques α7 dans le cerveau. L'étude postule qu'une carence en acétylcholine endogène — aggravée par la capture virale des récepteurs nicotiniques — compromet la CAP et entretient une neuroinflammation persistante. La nicotine transdermique est testée comme approche temporaire de restauration du signal α7. Ces données sont préliminaires : l'essai est de petite taille, l'interprétation mécanistique est spéculative et la nicotine comporte des risques cardiovasculaires et addictifs qui en contre-indiquent l'usage non médical.
ME/SFC — boucle inflammation-dysautonomie
Dans la ME/SFC, l'inflammation chronique de bas grade et la dysautonomie vagale coexistent de façon documentée. La question est celle de la causalité : la dysautonomie aggrave-t-elle l'inflammation via la CAP défaillante, ou est-ce l'inflammation chronique qui altère secondairement le tonus vagal ? Les deux mécanismes sont probablement en boucle rétroactive — chacun amplifiant l'autre. Des études d'intervention ciblant la CAP (taVNS, agonistes α7) dans la ME/SFC sont en cours mais n'ont pas encore livré de résultats publiés à ce jour.
L'application myBoussole vous permet de journaliser votre énergie, votre sommeil et vos ressentis quotidiens — et de repérer les patterns liés à votre système nerveux autonome sur 7 à 90 jours.
Essayer gratuitement🟢 Mécanisme établi (in vitro + animal) — La voie cholinergique anti-inflammatoire, le rôle obligatoire d'α7 nAChR et le relais splénique sont des faits bien établis, répliqués par de multiples équipes indépendantes depuis 2000. Sources : [1][2][3][4].
🟠 Preuve clinique partielle (essais humains, hétérogénéité notable) — La VNS réduit les cytokines dans la polyarthrite rhumatoïde et la MICI chez l'humain. Les effets sont statistiquement significatifs dans plusieurs essais mais la reproductibilité reste variable selon les paramètres de stimulation. La méta-analyse de 2023 confirme le signal sans établir de consensus thérapeutique. Sources : [5][6][7][8].
🔴 Hypothèse dans le Covid long, la ME/SFC et la fibromyalgie — L'association tonus vagal bas / inflammation chronique est observationnelle. Le lien causal n'est pas établi. Les essais ciblant la CAP dans ces conditions sont préliminaires ou en cours. La nicotine comme agoniste α7 est une piste expérimentale, pas une recommandation. Sources : [9][10][11].
Ce qu'il faut retenir
Le nerf vague active un circuit neural précis — acétylcholine → α7 nAChR → inhibition de NF-κB — qui réduit rapidement et sélectivement TNF-α, IL-6 et HMGB1. Les données cliniques de stimulation vagale (VNS) confirment l'exploitabilité de cette voie : réduction de 41 % du DAS28 en polyarthrite rhumatoïde, amélioration significative des scores Mayo en MICI. La logique biologique est cohérente : la cascade moléculaire s'enclenche en quelques minutes (données précliniques), sans immunosuppression générale. Les délais de bénéfice clinique varient selon le protocole et l'indication.
Dans la fibromyalgie, le Covid long et la ME/SFC, la dysautonomie vagale documentée suggère un frein anti-inflammatoire chroniquement insuffisant. Les études restent majoritairement observationnelles — la causalité directe nécessite des essais d'intervention VNS dans ces conditions, actuellement en cours.
Questions fréquentes
Qu'est-ce que la voie cholinergique anti-inflammatoire exactement ?
C'est un circuit neural qui utilise le nerf vague pour envoyer de l'acétylcholine aux macrophages. Quand l'acétylcholine se fixe sur le récepteur α7 nAChR du macrophage, elle inhibe la production de cytokines pro-inflammatoires — TNF-α, IL-6, HMGB1 — en bloquant le facteur de transcription NF-κB. Ce mécanisme représente un frein endogène de l'inflammation, distinct de l'axe hormonal (cortisol). Il agit en quelques minutes et de façon réversible.
Comment le nerf vague « détecte-t-il » une inflammation ?
80 % des fibres du nerf vague sont afférentes — elles remontent de la périphérie vers le cerveau. Elles expriment des récepteurs aux cytokines (TNF-α, IL-1β) et à l'endotoxine. En cas d'inflammation, ces fibres transmettent le signal au tronc cérébral, qui répond en activant les fibres efférentes. C'est une boucle rétroactive neurale : détection périphérique → intégration centrale → réponse inhibitrice vers les macrophages.
La stimulation du nerf vague est-elle accessible en France ?
La VNS implantable est remboursée en France pour l'épilepsie réfractaire et la dépression résistante. Pour les maladies inflammatoires chroniques, la technique est en évaluation dans des essais cliniques mais n'est pas encore disponible en pratique courante dans cette indication. Des dispositifs de stimulation auriculaire transcutanée (taVNS) sont commercialisés en accès libre à titre de bien-être, mais leur efficacité thérapeutique n'est pas validée dans les conditions mentionnées dans cet article.
Quel lien entre tonus vagal bas et inflammation chronique ?
Un tonus vagal bas (reflété par une HRV diminuée) signifie que le nerf vague est moins actif. La voie cholinergique anti-inflammatoire est donc moins sollicitée, et les macrophages reçoivent moins d'acétylcholine. Des études observationnelles associent HRV basse et élévation des marqueurs inflammatoires (CRP, IL-6) dans la fibromyalgie et le Covid long. Cela suggère que la dysautonomie vagale contribue à l'entretien de l'inflammation chronique, mais la relation causale n'est pas prouvée : l'inflammation elle-même peut altérer le tonus vagal.
La nicotine peut-elle activer la voie anti-inflammatoire cholinergique ?
In vitro et chez l'animal, la nicotine active le récepteur α7 nAChR et réduit la production de TNF-α par les macrophages. Chez l'humain, les données sont préliminaires. Une étude TEP (Leitzke et al., 2025) a exploré ce mécanisme dans le Covid long. La nicotine ne doit pas être utilisée à titre thérapeutique sans supervision médicale, en raison de ses effets cardiovasculaires (tachycardie, hypertension), de son potentiel addictif et de l'absence de données d'efficacité validées dans ces indications.
Vous suivez votre santé avec la fibromyalgie, le Covid long ou la ME/SFC ? myBoussole vous aide à visualiser vos patterns d'énergie, de sommeil et de ressentis au fil des semaines.
Essayer myBoussole gratuitementSources
- Borovikova LV, Ivanova S, Zhang M et al. Vagus nerve stimulation attenuates the systemic inflammatory response to endotoxin. Nature. 2000;405(6785):458-62. PMID : 10839541 · DOI : 10.1038/35013070
- Wang H, Yu M, Ochani M et al. Nicotinic acetylcholine receptor alpha7 subunit is an essential regulator of inflammation. Nature. 2003;421(6921):384-8. PMID : 12508119 · DOI : 10.1038/nature01339
- de Jonge WJ, van der Zanden EP, The FO et al. Stimulation of the vagus nerve attenuates macrophage activation by activating the JAK2-STAT3 signaling pathway. Nat Immunol. 2005;6(8):844-51. DOI : 10.1038/ni1229
- Rosas-Ballina M, Ochani M, Parrish WR et al. Splenic nerve is required for cholinergic antiinflammatory pathway control of TNF in endotoxemia. PNAS. 2008;105(31):11008-13. PMID : 18669662 · DOI : 10.1073/pnas.0803237105
- Koopman FA, Chavan SS, Miljko S et al. Vagus nerve stimulation inhibits cytokine production and attenuates disease severity in rheumatoid arthritis. PNAS. 2016;113(29):8284-9. PMID : 27382171 · DOI : 10.1073/pnas.1605635113
- Bonaz B, Sinniger V, Pellissier S. Anti-inflammatory properties of the vagus nerve: potential therapeutic implications of vagus nerve stimulation. J Physiol. 2016;594(20):5781-90. PMID : 27059884 · DOI : 10.1113/jp271539
- Sinniger V, Pellissier S, Mathieu N et al. A 12-month pilot study outcomes of non-invasive vagus nerve stimulation in Crohn's disease. Neurogastroenterol Motil. 2020;32(10):e13911. DOI : 10.1111/nmo.13911
- Schiweck J et al. Vagus nerve stimulation and inflammation: a systematic review and meta-analysis. Brain Behav Immun. 2023. DOI : 10.1016/j.bbi.2023.12.008
- Martins DF, Viseux FJ, Salm DC et al. The role of the vagus nerve in fibromyalgia syndrome. Neurosci Biobehav Rev. 2021;131:1136-1149. DOI : 10.1016/j.neubiorev.2021.10.021
- Dolcini J et al. Transcutaneous auricular vagus nerve stimulation in fibromyalgia: a pilot study. Clin Exp Rheumatol. 2025. DOI : 10.55563/clinexprheumatol/johqvo
- Leitzke M et al. Lowering Dopaminergic Tone by Nicotine (LDTN) in Long COVID — PET imaging study. Bioelectron Med. 2025. DOI : 10.1186/s42234-025-00167-8